– Chuẩn bị đặt ống thở máy khẩn cấp!
Y lệnh dứt khoát của BS Nguyễn Hữu Hồng Quân, phá tan phút tĩnh lặng ngắn ngủi tại Trung tâm Cấp cứu A9, Bệnh viện Bạch Mai.
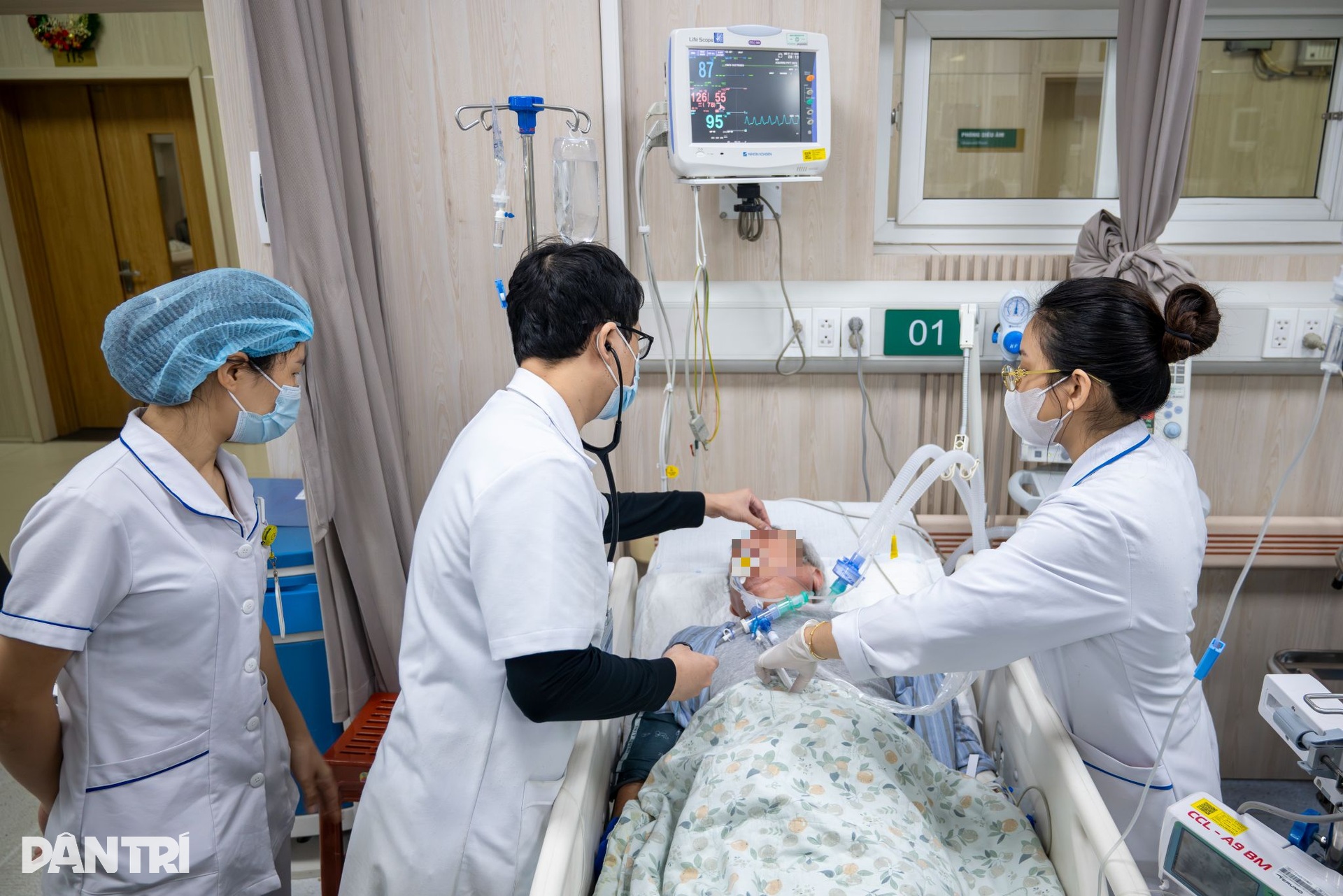
Trên giường bệnh, cụ ông hôn mê chưa rõ nguyên nhân. Kết quả chụp sọ não ban đầu chưa chỉ ra điều gì bất thường, nhưng đường thở thì không thể chờ thêm. “Liên hệ Trung tâm Chống độc, hội chẩn ngay”, BS Quân nói tiếp, mắt không rời các chỉ số đang nhấp nháy.

Bên ngoài là không khí ngày đầu năm mới, nhưng phía trong cánh cửa trung tâm cấp cứu, nhịp làm việc chưa từng chậm lại. Ánh đèn chớp đỏ của các monitor liên tục kéo nhanh nhịp chân của kíp trực.
Giường bệnh bên cạnh, một ca đa chấn thương được chuyển vào từ tối hôm trước vẫn đang là một thử thách cân não với các y bác sĩ.
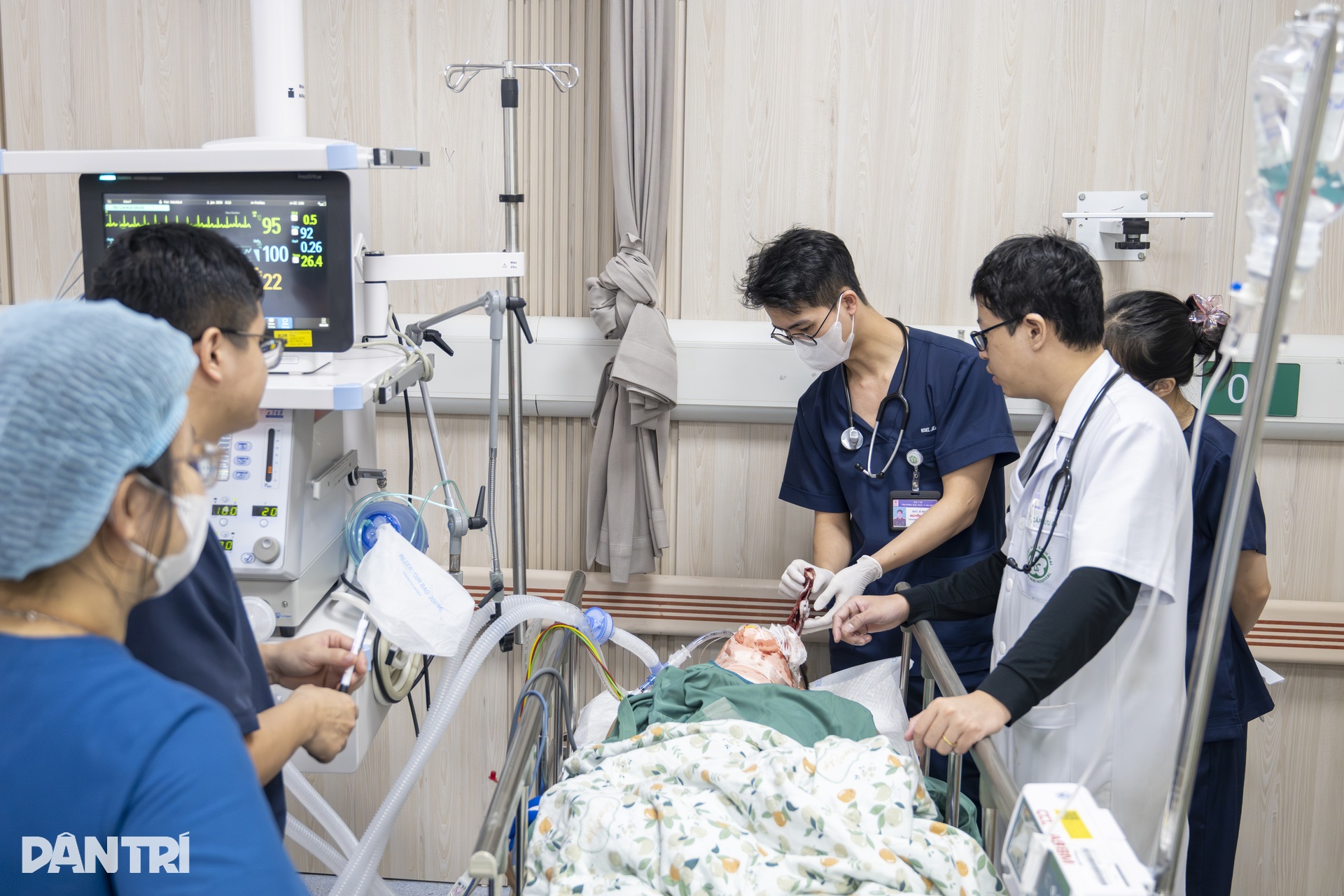
“Thần kinh có ý kiến gì không?”; “Em liên hệ bên Tai Mũi Họng xuống cùng xử lý”, tiếng trao đổi nối nhau trong khi từng chỉ số sinh tồn và thông tin trong bệnh án được cả ê-kíp rà soát kỹ.
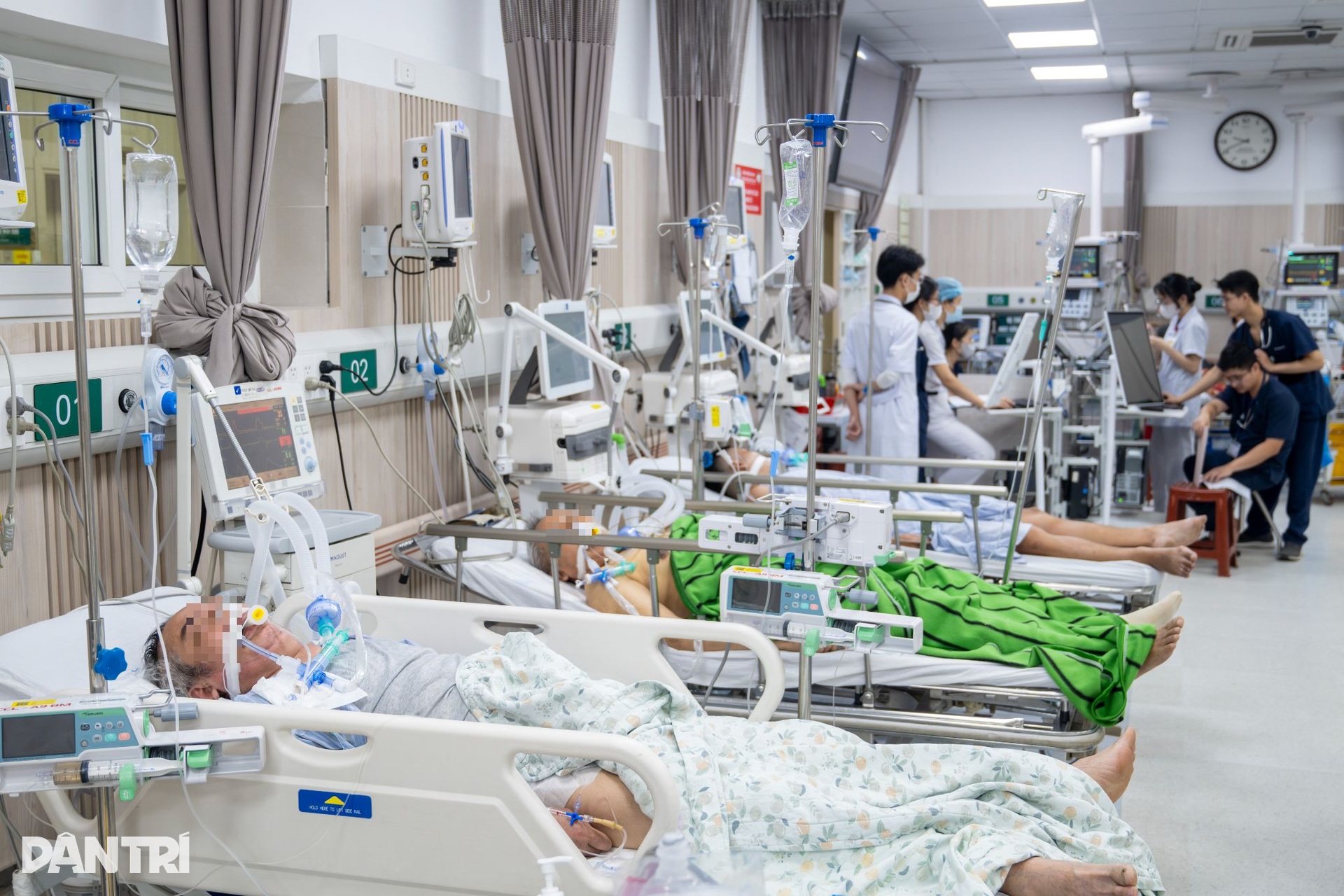
Theo BS Quân, Trung tâm Cấp cứu A9 được tổ chức thành 4 phân khu để “gỡ” áp lực và phân loại bệnh nhân ngay từ cửa vào.
Ở phòng khám cấp cứu chủ yếu là bệnh nhân triệu chứng nhẹ, xử trí xong có thể kê đơn và cho về. Khu tiếp theo dành cho nhóm chuyển tuyến đã tương đối ổn định, được khai thác bệnh sử, đánh giá lại và chuyển vào khoa phù hợp.

Khu thứ ba tiếp nhận bệnh nhân nặng, nhiều trường hợp cần thở máy hoặc dùng nhiều thuốc, phải ổn định ban đầu rồi liên hệ các trung tâm hồi sức để tiếp nhận. Khu thứ tư là nơi nặng nhất, gần như toàn bộ bệnh nhân thở máy, được ví như “khu hồi sức ngay trong cấp cứu”.

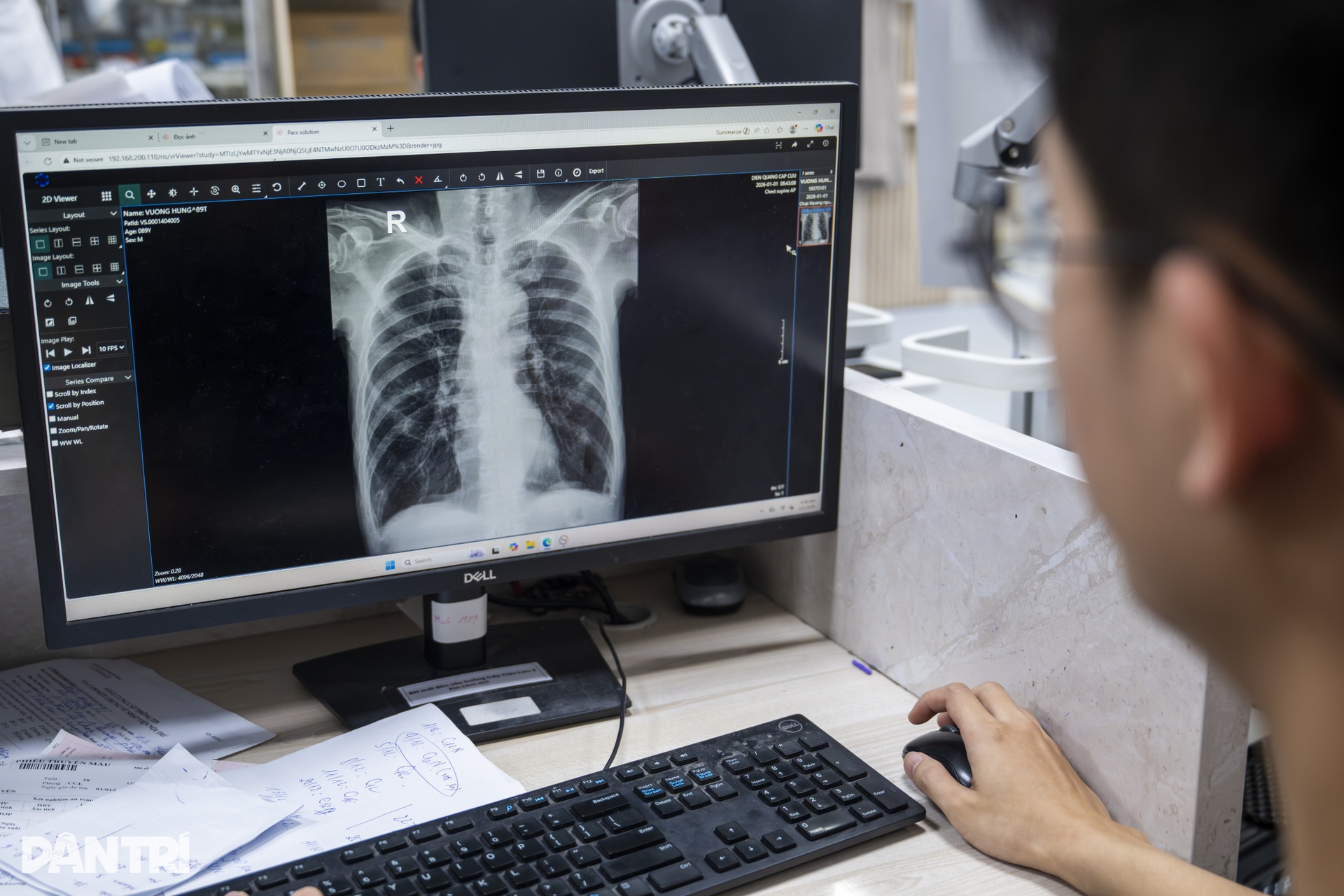
Con số phía sau các phân khu ấy là áp lực không dễ hình dung.
“Một ngày trung tâm tiếp nhận khoảng 200 đến 300 bệnh nhân. Nhóm nặng, nguy cơ cao, cần thở máy có thể khoảng 30 bệnh nhân. Trong khi đó, khu hồi sức có 20 giường, nên tính chung mỗi ngày có thể phải tiếp nhận và điều trị khoảng 50 bệnh nhân rất nặng”, BS Quân nói.
Ngày Tết, lượng bệnh nhân không chênh quá nhiều so với ngày thường, nhưng nhóm đến khám kê đơn có xu hướng tăng. Còn các ca chuyển nặng, chuyển tuyến thường rơi vào cuối buổi trưa và cuối buổi chiều, lúc đó nhịp độ mới bộc lộ rõ nhất.

“3h đến 8h, khoa đã tiếp nhận 7 đến 8 bệnh nhân nặng”, một bác sĩ trong kíp trực nói, tay vẫn thoăn thoắt rà lại bệnh án điện tử trên màn hình.
Tới giữa buổi sáng, nhịp độ vẫn căng như dây đàn. BS Quân trở lại bàn làm việc, gõ nhanh vài dòng cập nhật, rồi bật dậy ngay khi có người gọi từ phía trong.
Ở một giường khác, cuộc trao đổi lại dồn về “khoảng trống” nguy hiểm trong cấp cứu: Khoảng trống thông tin trước khi bệnh nhân tới tay bác sĩ.
– Anh phát hiện bệnh nhân trong tình trạng nào?
– Lúc ép tim, anh ép thế nào, Có ai thay phiên không?
…
BS Thắng hỏi kỹ người đưa nam bệnh nhân ngừng tuần hoàn đến.
“Nam thanh niên sau uống rượu rơi vào hôn mê, mất ý thức, có ngừng tim, đã được cấp cứu và chuyển lên. Khi giảm an thần, bệnh nhân có dấu hiệu cử động, mở mắt nhưng rối loạn ý thức.
Chúng tôi đã chỉ định làm xét nghiệm độc chất như methanol, ethanol, sàng lọc ma túy và các xét nghiệm liên quan, đồng thời đặt lại dấu hỏi với khả năng ngạt do ngủ sâu sau uống nhiều”, BS Thắng nói.
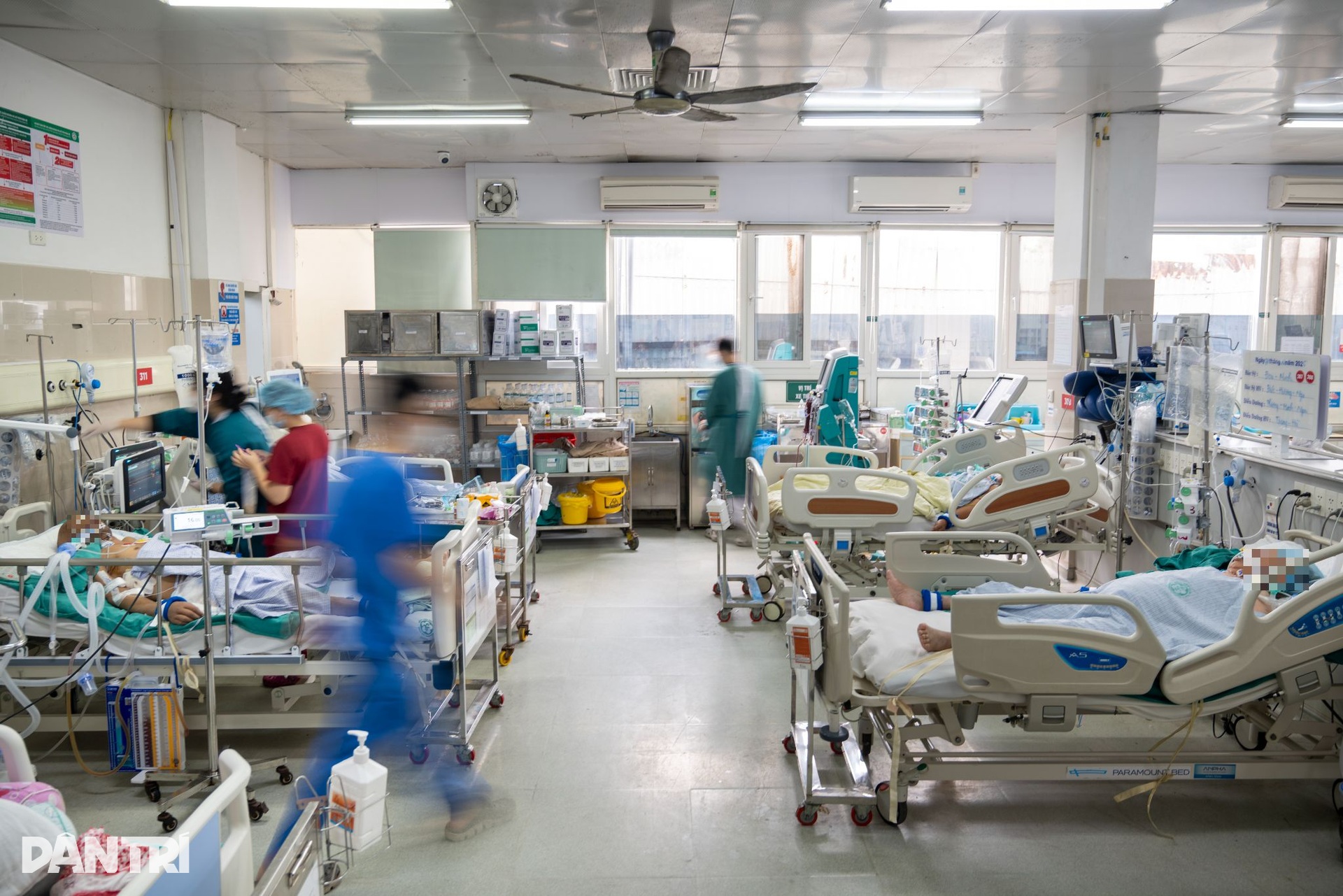
Đi sâu vào khu bên trong, nhịp độ càng “căng”.
Xung quanh giường của một người đàn ông nằm mê man, gắn chằng chịt các loại máy móc, bác sĩ trực cọc 1 Nguyễn Quốc Linh tập trung cao độ khi nghe bác sĩ phụ trách ca bệnh trao đổi bệnh cảnh và các phương án can thiệp đã thực hiện nhưng vẫn chưa đem lại hiệu quả rõ rệt.
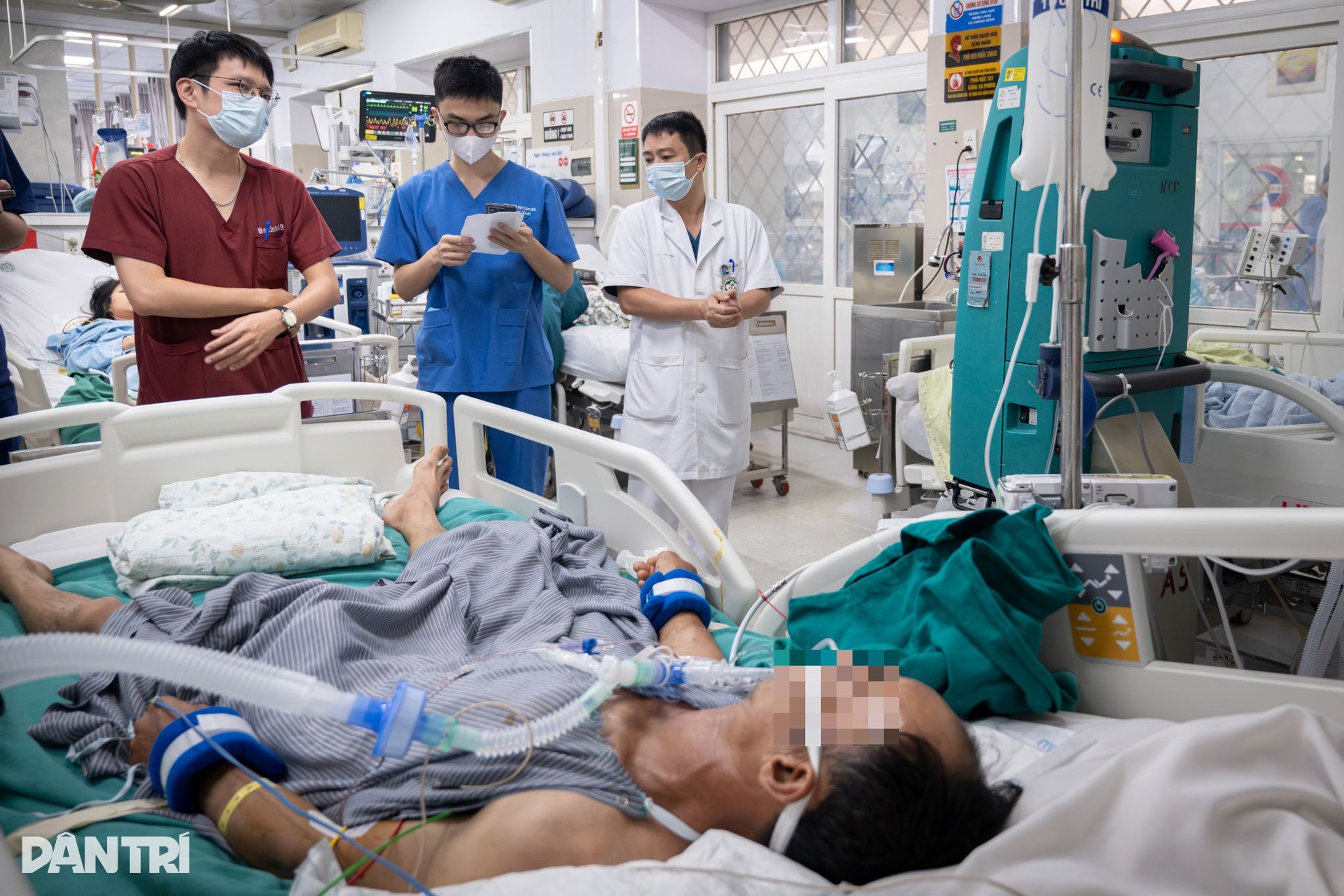
“Bệnh nhân còn khá trẻ, khoảng 43 tuổi, mang bệnh nền là bệnh máu ác tính, kèm viêm phổi trên nền suy giảm bạch cầu nặng, tiên lượng rất nặng. Điều trị phải căn chỉnh thuốc, dịch truyền, thông số thiết bị hỗ trợ từng chút một”, BS Linh nói.
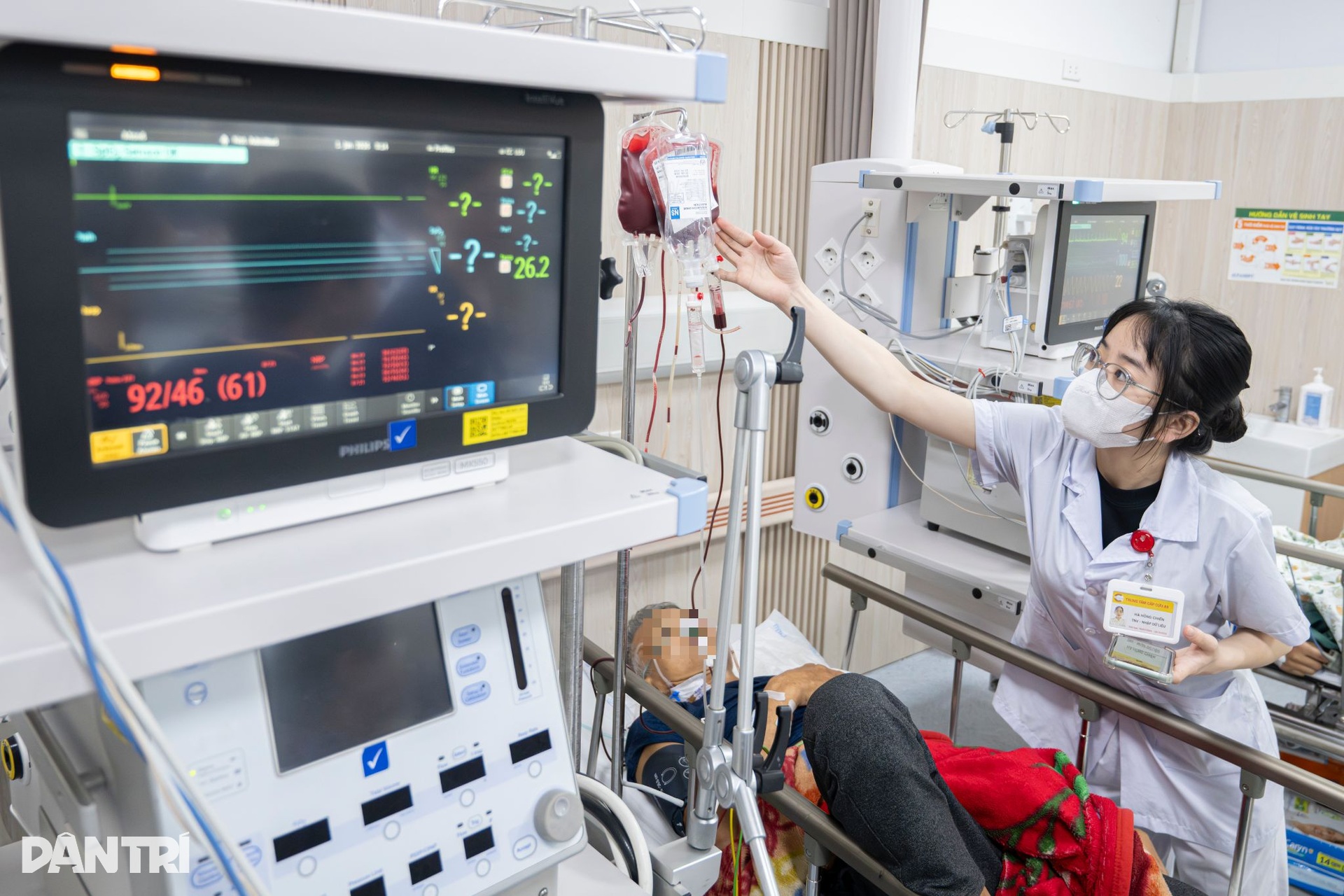
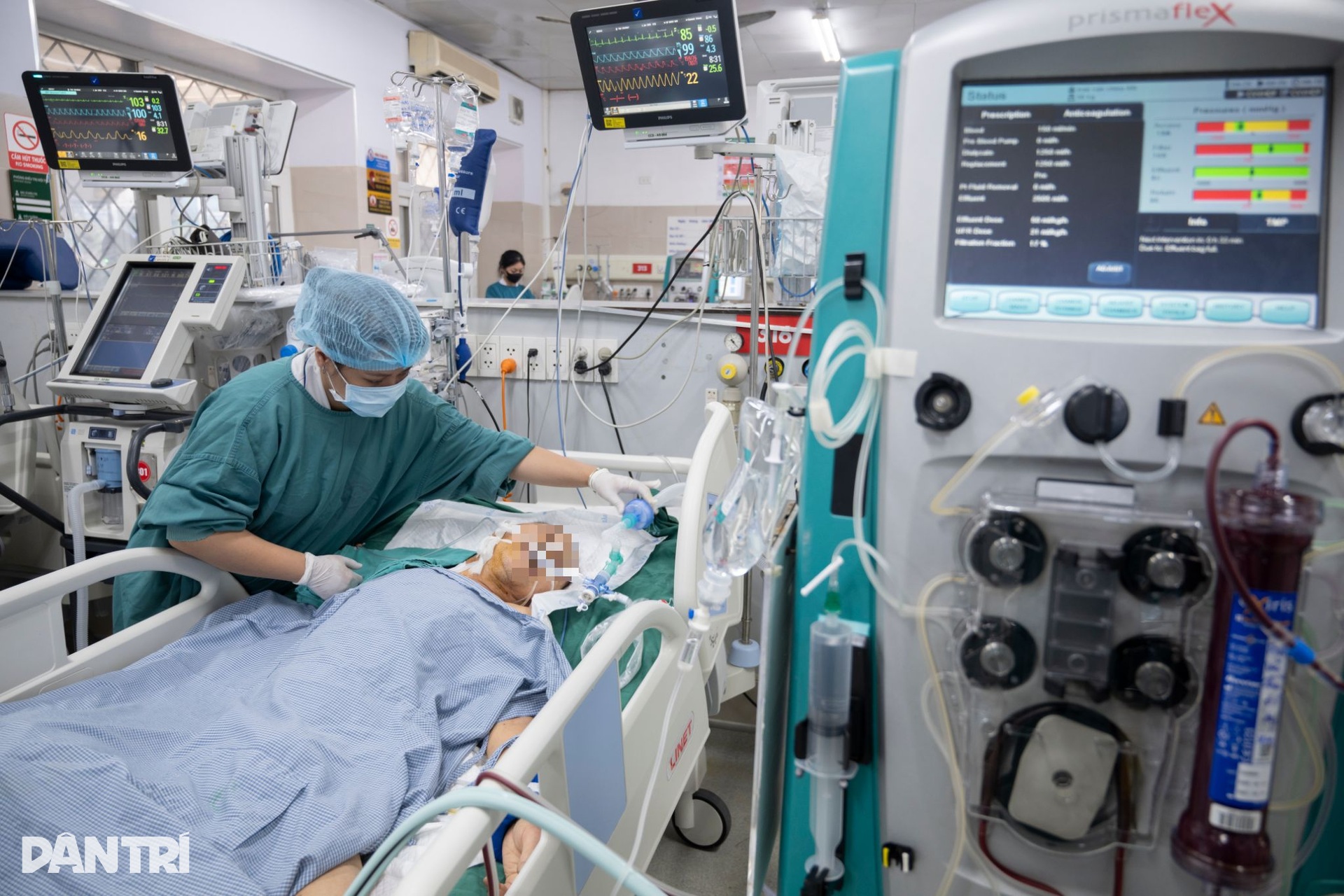
“Ở phòng bệnh nhân nặng, quan trọng nhất là bám sát lâm sàng. Nhiều khi diễn biến của bệnh nhân xuất hiện trước cả xét nghiệm”, BS Linh giải thích.
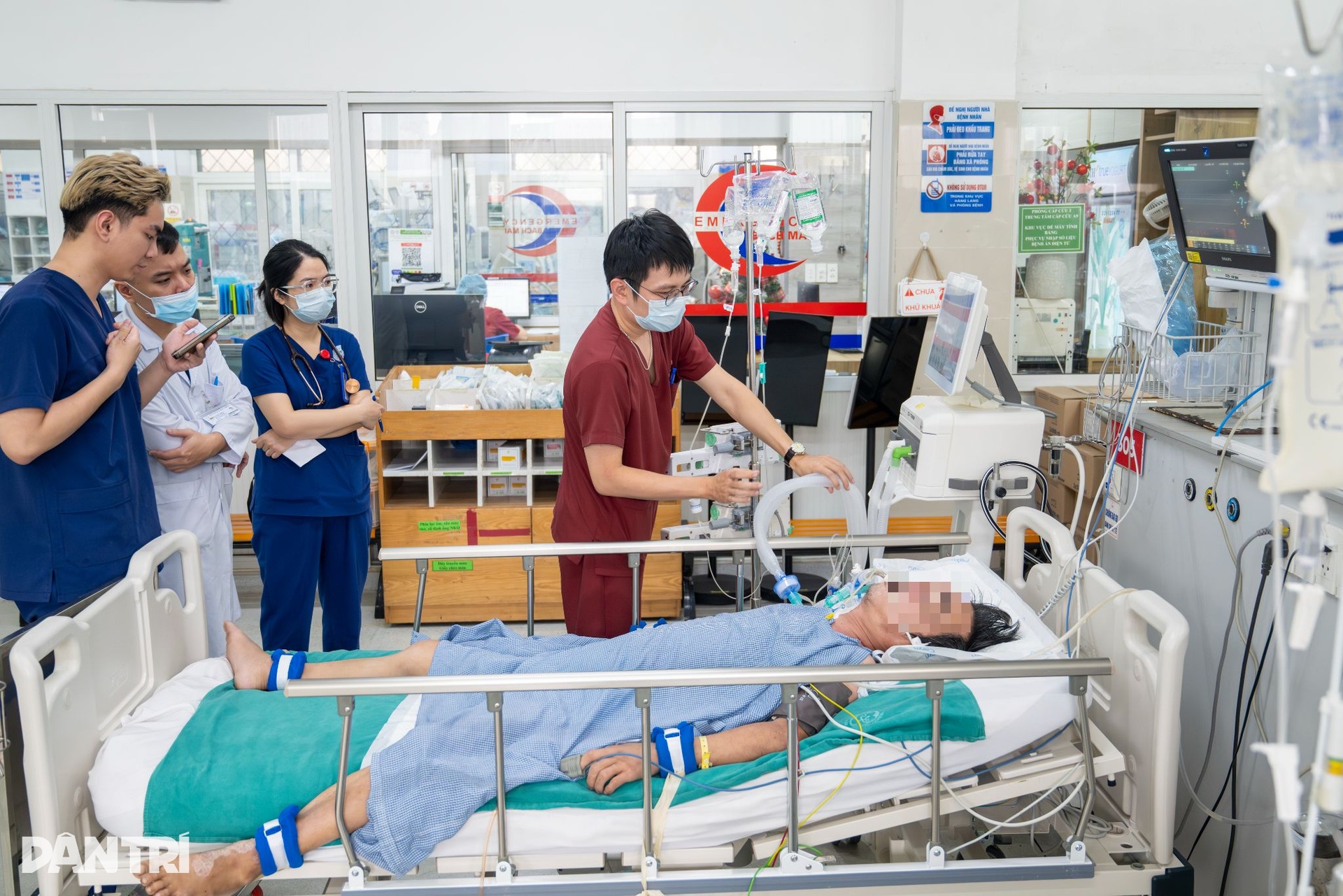
Chuyên gia này mô tả đây là khu chủ yếu dành cho bệnh nhân cần hồi sức tích cực, diễn biến khó lường, có thể suy nhiều cơ quan, nguy cơ tử vong cao. Hiện phân khu này đang tiếp nhận điều trị 15 bệnh nhân, đa dạng các mặt bệnh.
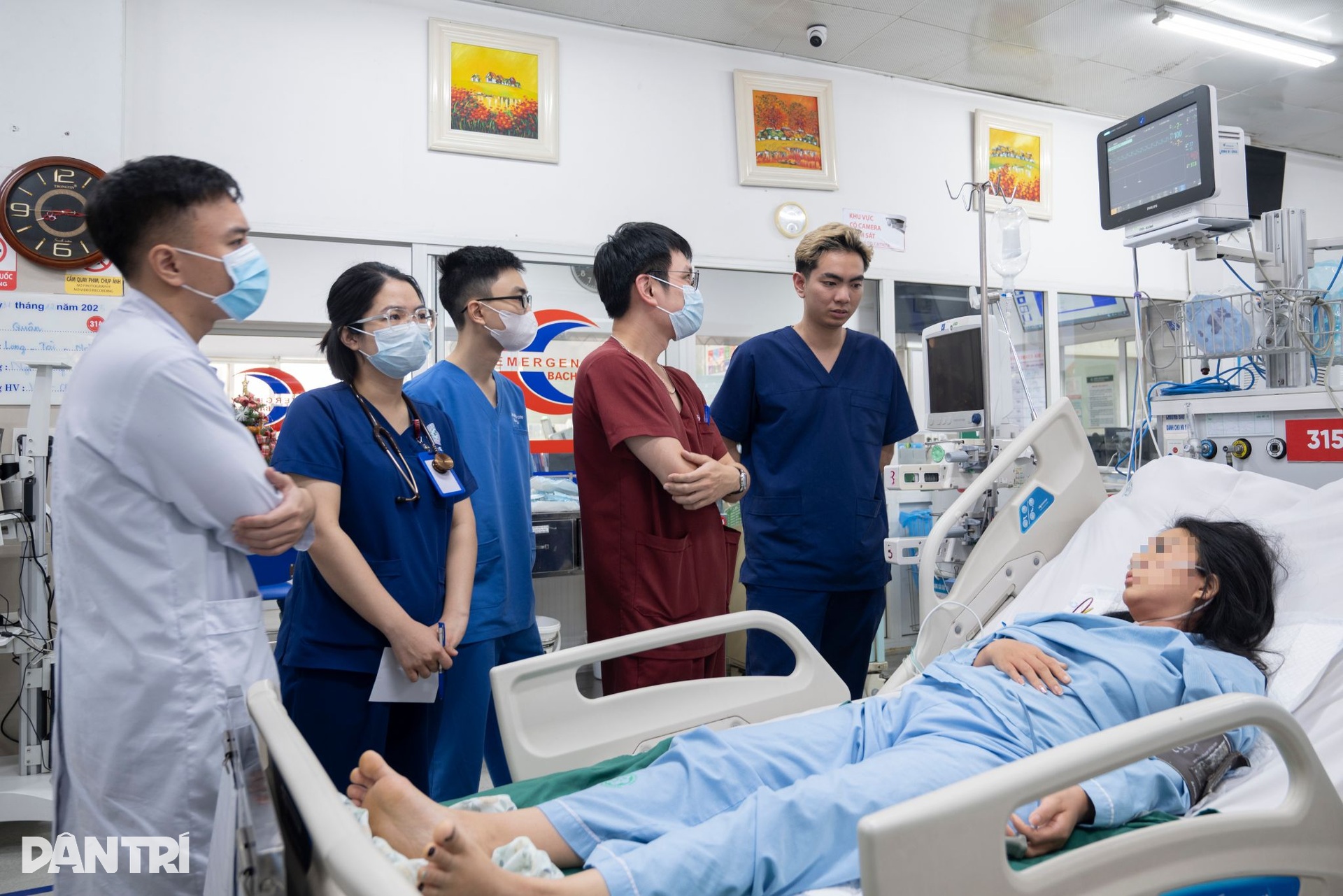
Có những trường hợp phản vệ nặng, lúc vào có tình trạng sốc khá nặng. Với phản vệ, trong khoảng 24 đến 48 giờ đầu vẫn có nguy cơ tái sốc, nên phải theo dõi rất sát, nhất là khi bệnh nhân có kèm yếu tố nhiễm khuẩn.
Ngoài ra là các bệnh cảnh viêm phổi mạn tính hoặc đợt cấp của bệnh phổi tắc nghẽn mạn tính, viêm phổi trên nền bệnh mạn như tiểu đường, tăng huyết áp.
“Bệnh nhân thở nhanh hơn, mạch thay đổi bất thường, hoặc báo động từ máy thở, từ monitor… đều là dấu hiệu cảnh báo. Chỉ cần chậm một chút, có thể đã không giữ được tính mạng bệnh nhân”, BS Linh nói về áp lực giữ sinh mệnh ở nơi điều trị các bệnh nhân đặc biệt nặng.
Mỗi một chỉ số được đưa về ngưỡng an toàn, theo mô tả của chuyên gia này, là thêm một bước tiến trong hành trình cứu sống bệnh nhân. Nhích dần từng bước như vậy, các bác sĩ mới có thể đưa bệnh nhân lách qua khe cửa hẹp.
Ở góc phòng, học viên điều dưỡng Lê Bích Ngọc, 21 tuổi đang gắng sức nghiêng người một bệnh nhân to béo để vệ sinh. Cô gái trẻ nói mình bị “ngợp” với khối lượng công việc khi chuyển từ nội khoa xuống khu hồi sức. Nhà ở Sóc Sơn (cũ), Hà Nội, đây cũng là cái Tết đầu tiên xa nhà của Bích Ngọc.
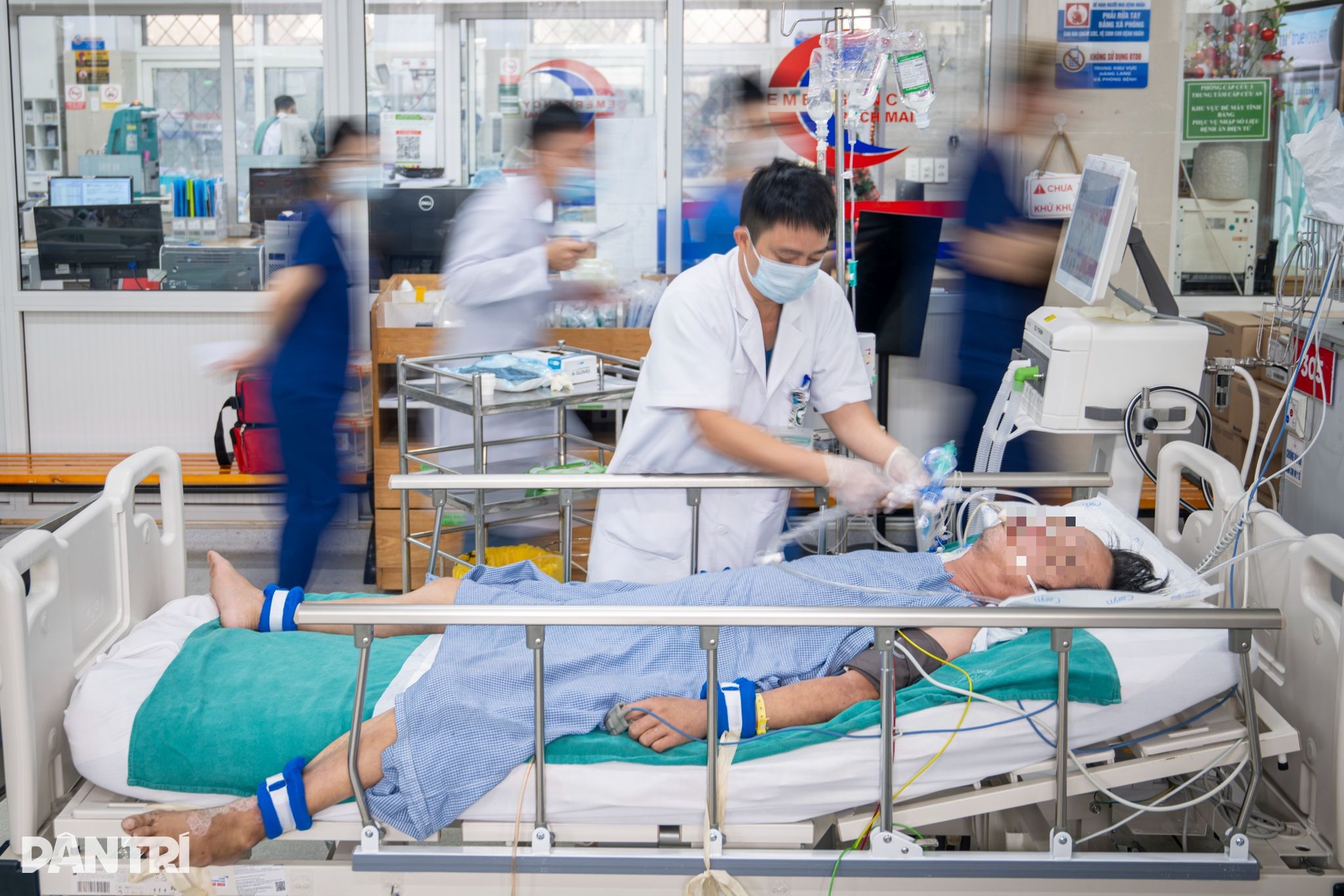
“Cảnh báo đỏ” lại vang liên hồi ở giường 305. Người đàn ông đang thở máy bất ngờ có dấu hiệu kích thích. BS Linh yêu cầu điều chỉnh lại loạt thông số máy sau khi đọc nhanh tình huống. Một điều dưỡng, đồng thời, tiến hành hút đờm cho bệnh nhân.

Chỉ vài phút sau, bệnh nhân tạm ổn định, sự chú ý lại dồn về tiếng cáng đẩy gấp từ phía cửa. Bệnh nhân là cụ bà có tiền sử tai biến, ở nhà xuất hiện suy hô hấp.
Như những bánh răng vận hành đồng bộ, điều dưỡng Tuấn và một hộ lý lập tức nâng chuyển bệnh nhân vào giường, xử lý bước đầu.
Cụ bà sẽ cần thực hiện các xét nghiệm cần thiết để đánh giá tim phổi, chụp X quang, và cân nhắc chụp CT trong trường hợp cần xác định nguyên nhân nhanh hơn, đồng thời đặt ra kịch bản can thiệp thở máy nếu diễn biến nặng.

Gần cuối ngày, sau nhiều giờ cân não để đưa từng chỉ số sinh tồn của bệnh nhân thoát khỏi ngưỡng nguy hiểm, nam bác sĩ thận trọng thông báo với người nhà: “Hiện tại các chỉ số đã ổn hơn. Bệnh nhân qua cơ nguy kịch trước mắt, nhưng vẫn phải theo dõi sát”.
Người phụ nữ đầu đã hai thứ tóc tay siết chặt điện thoại, run run nói lời cảm ơn bác sĩ. Khi người thân đứng trước ranh giới sinh tử, một tín hiệu ổn hơn cũng là món quà vô giá.

Ở nơi đây, ánh đèn không bao giờ tắt và guồng quay công việc không một lần chậm nhịp, để thêm nhiều gia đình được tiếp tục giữ hy vọng, thay vì phải chuẩn bị cho một cuộc chia xa.
Nguồn: https://dantri.com.vn/suc-khoe/can-nao-voi-tung-nhip-tim-tai-noi-giu-tram-sinh-menh-xuyen-tet-20260101145003290.htm

