
Đầu giờ chiều, trên hành lang Trung tâm Tiêu hóa – Gan mật, Bệnh viện Bạch Mai, ông N.V.N., ngồi trên xe lăn được điều dưỡng đưa xuống khu nội soi.
Người đàn ông 68 tuổi, sống tại Hưng Yên chuẩn bị bước vào một ca can thiệp điều trị ung thư mà chỉ vài ngày trước ông còn tưởng khỏe mạnh.
2 tháng vừa qua, ông N. xuất hiện cơn đau bụng âm ỉ kéo dài. Sau nhiều lần thăm khám, nội soi và hội chẩn, các bác sĩ phát hiện ông bị ung thư dạ dày giai đoạn sớm, còn trong ngưỡng có thể điều trị triệt để bằng kỹ thuật cắt tách dưới niêm mạc qua nội soi, còn gọi là ESD (Endoscopic Submucosal Dissection).

“Tôi thấy rất mừng vì phát hiện được sớm. Nếu không biết sớm thì chẳng biết sẽ đi đến đâu”, ông N. chia sẻ trước giờ “G”.
Ông N. có thói quen hút thuốc, uống rượu hàng ngày dù lượng không lớn. Bệnh nhân kể từ trước tới nay hiếm khi đi khám định kỳ. Ở quê, những lúc sốt, ho hay đau nhức nhẹ, ông thường mua thuốc uống. Chỉ đến khi đau bụng kéo dài, người nhà mới giục đi khám. “Từ bé đến giờ, đây là lần đầu tiên tôi đi viện”, ông nói.
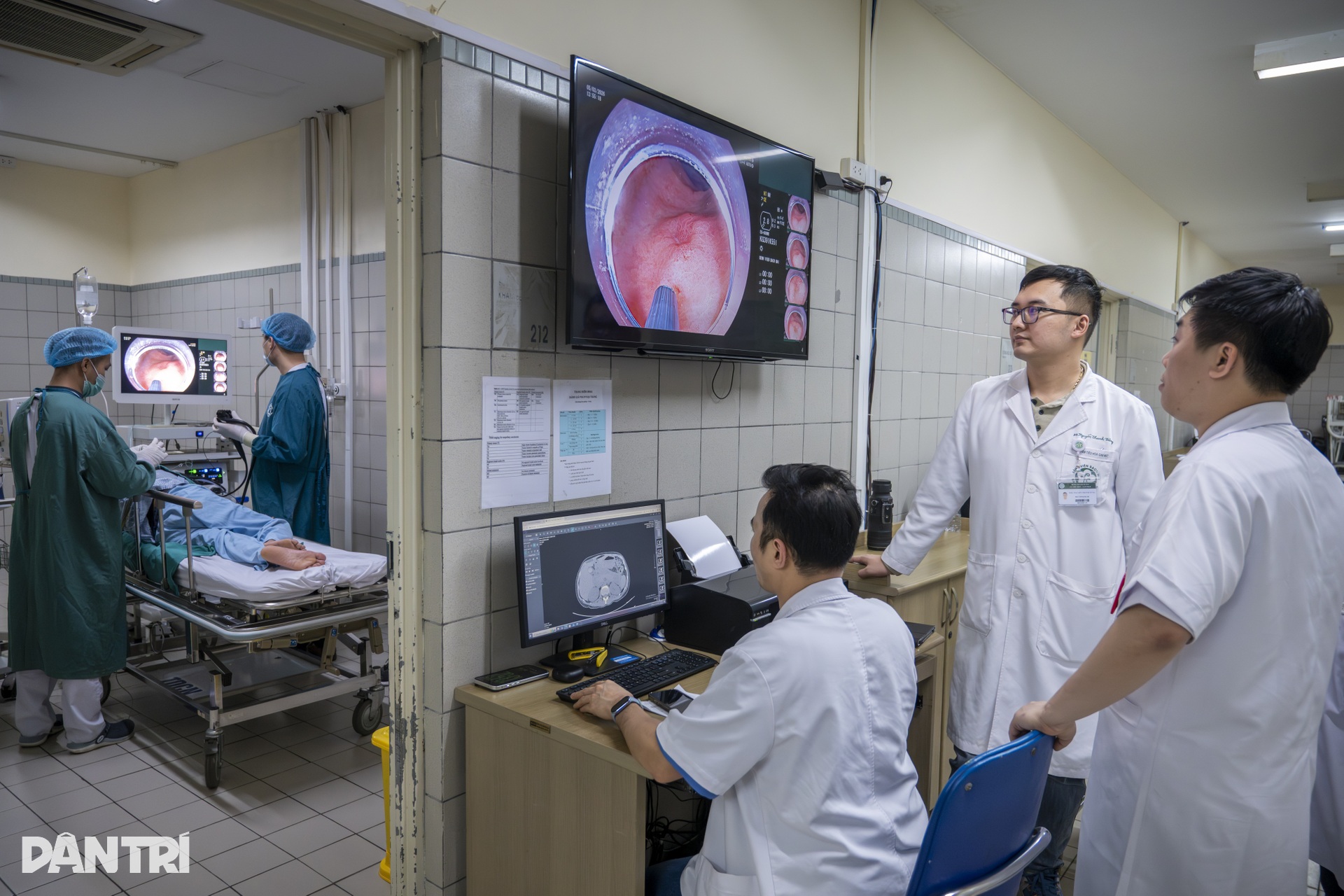
Khi ông N. được đưa tới phòng nội soi, cũng là lúc BSCKII Nguyễn Ánh Dương – Trung tâm Tiêu hóa – Gan mật trao đổi với người nhà về kĩ thuật can thiệp nội soi này.

Khi đã nắm được các thông tin về cách thực hiện, tiên lượng cũng như các rủi ro có thể gặp phải, 4 thành viên trong gia đình quyết định đặt trọn niềm tin vào các y bác sĩ.
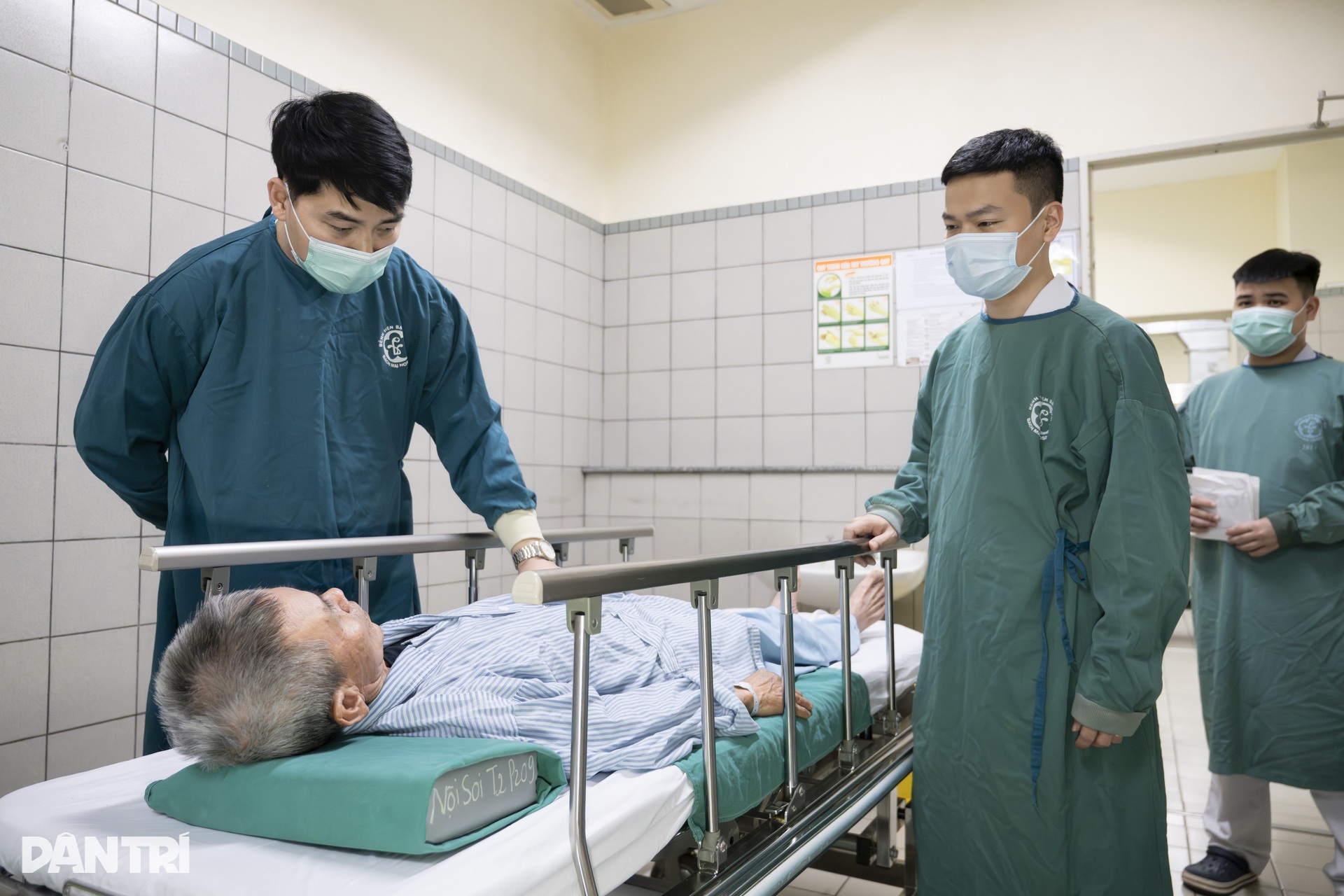
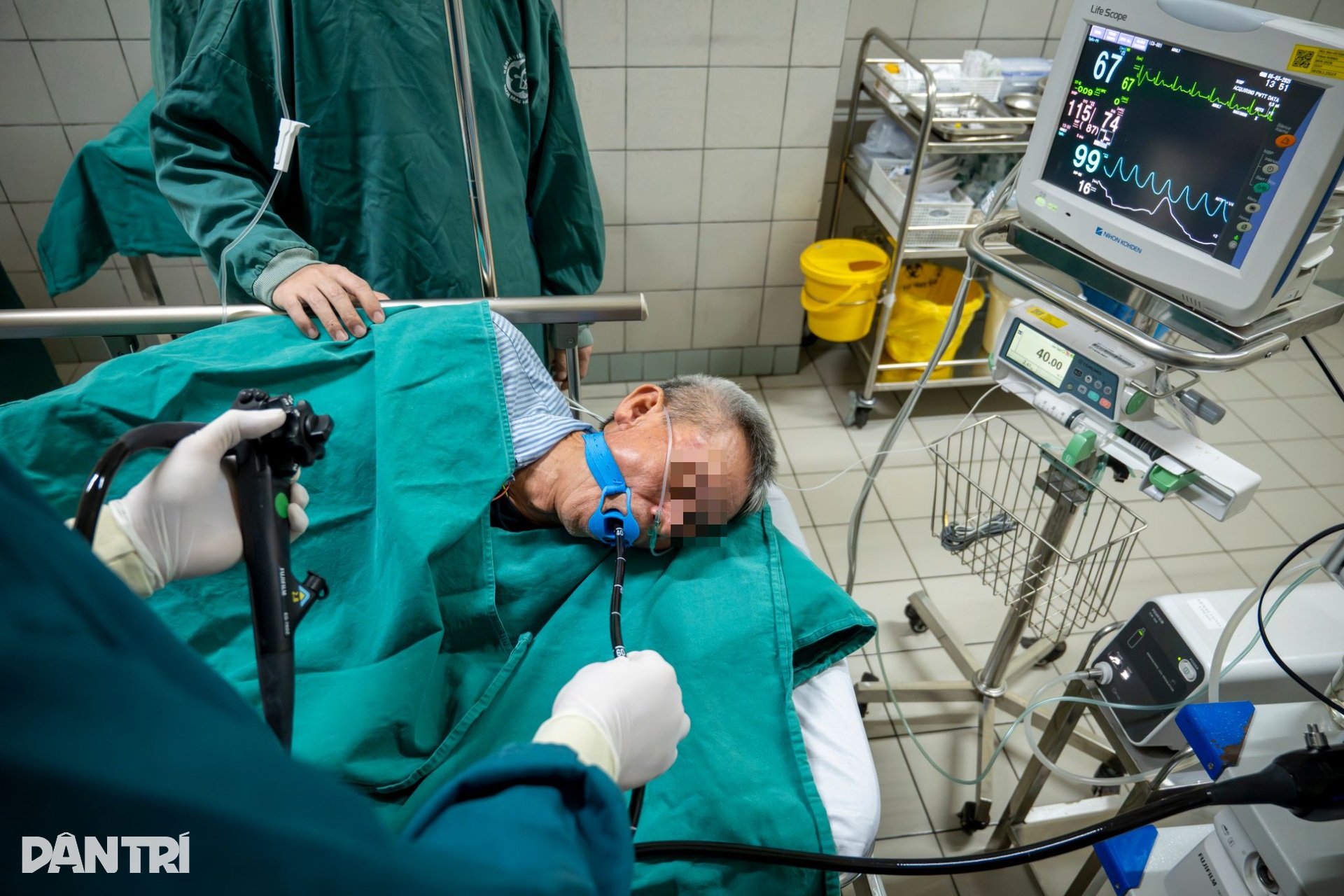
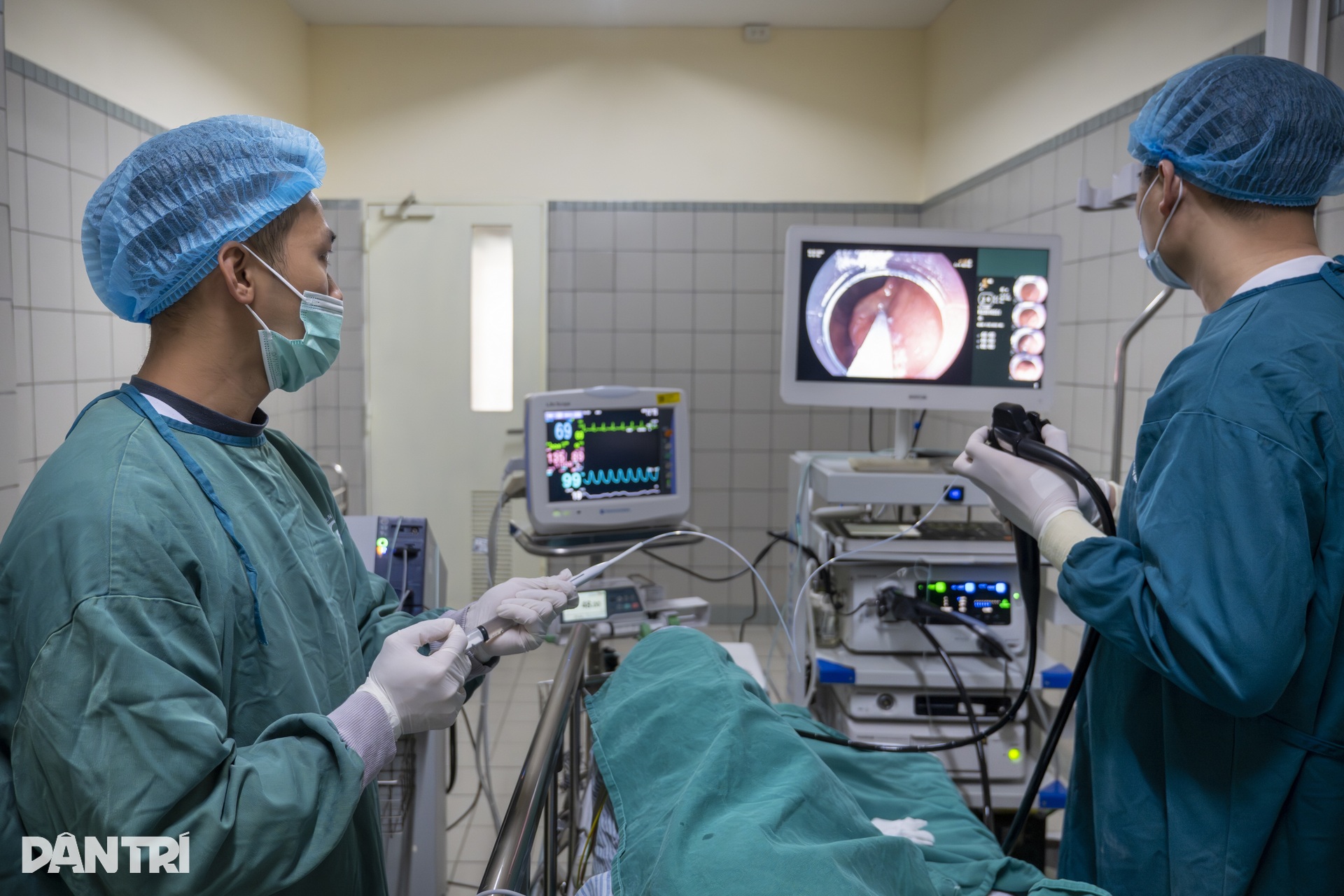
13h, ca can thiệp bắt đầu. Kíp can thiệp gồm 4 người: 1 bác sĩ nội soi thực hiện chính, 1 bác sĩ gây mê theo dõi toàn trạng và 2 kỹ thuật viên hỗ trợ dụng cụ, thiết bị.
Hệ thống theo dõi chỉ số sinh tồn nhanh chóng được kết nối với bệnh nhân.
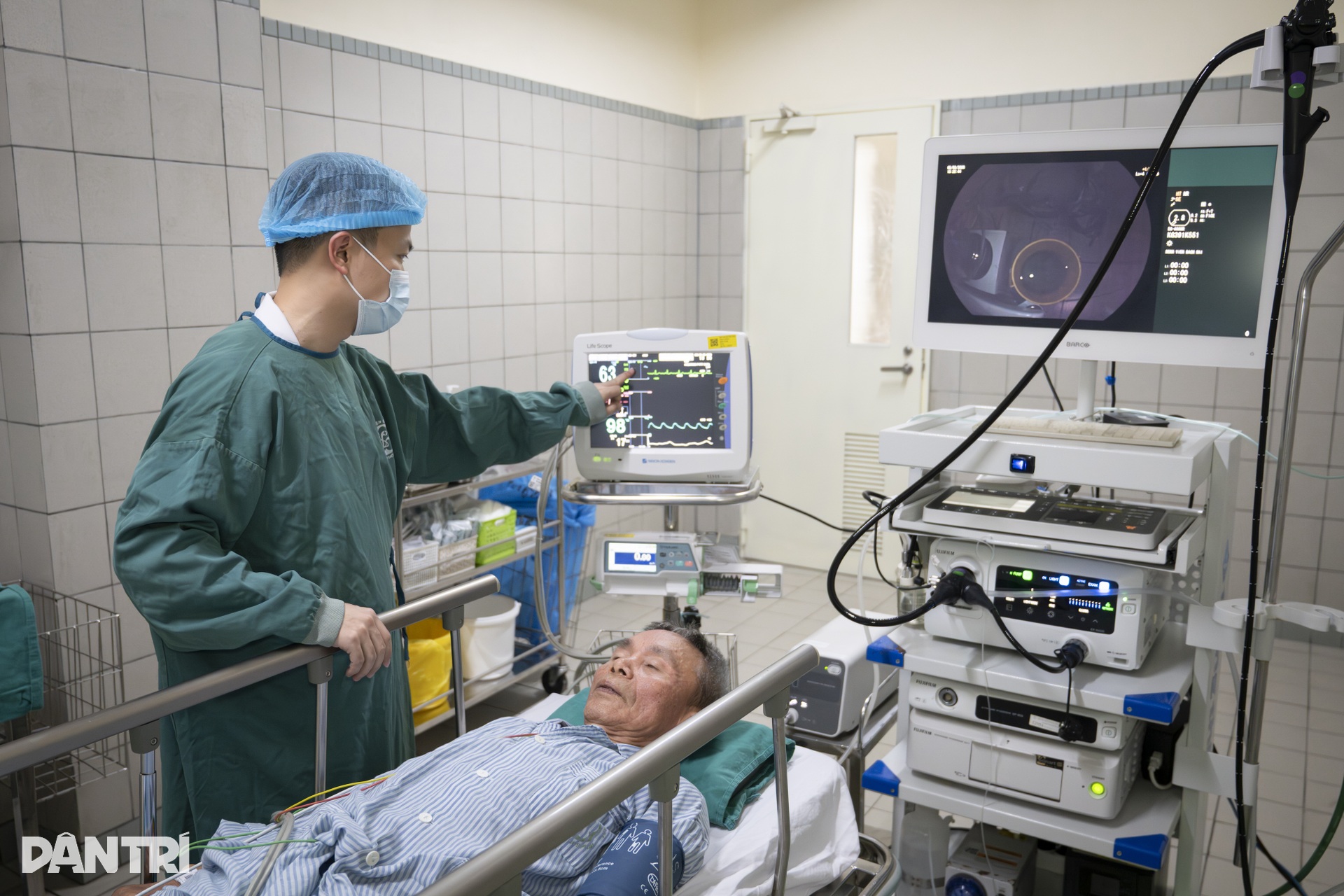
Huyết áp của bệnh nhân lúc này là 173/91 mmHg, khá cao. Bác sĩ nhận định bệnh nhân có thể bị tăng huyết áp nhất thời do lo lắng, hồi hộp.
“Bác cứ thoải mái, hít thở đều, mọi chuyện sẽ ổn thôi”.
Bác sĩ gây mê vừa theo dõi các chỉ số sinh tồn, vừa động viên người bệnh thả lỏng, hít thở chậm để cơ thể ổn định hơn trước khi gây mê. Ít phút sau, khi các thông số an toàn hơn, ê-kíp tiến hành gây mê để chuẩn bị thực hiện can thiệp.
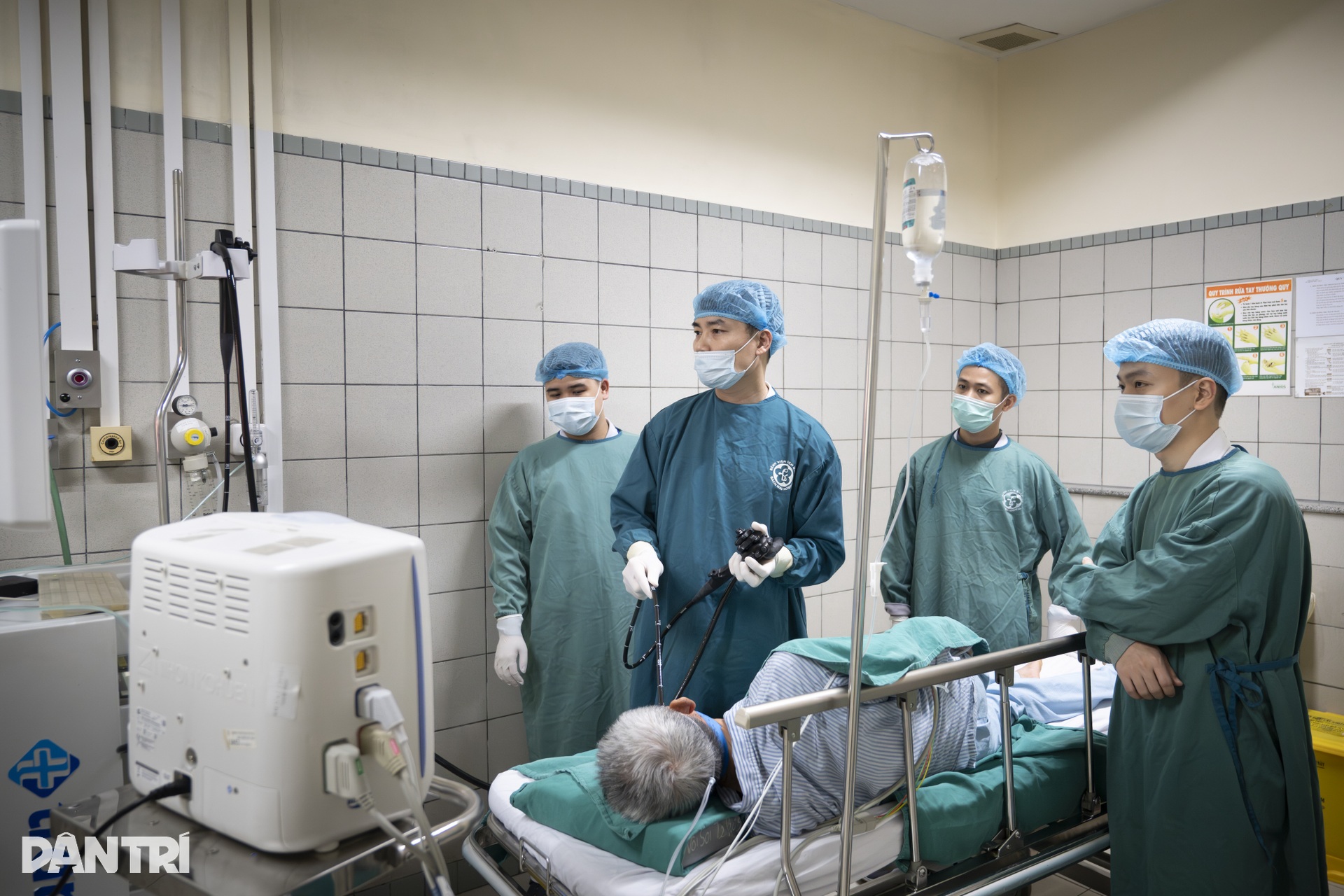
13h33, BS Dương bắt đầu đưa ống nội soi đi sâu qua thực quản xuống dạ dày. Trên màn hình, hình ảnh niêm mạc đường tiêu hóa hiện lên rõ dần theo từng nhịp di chuyển của đầu máy nội soi.
Qua nội soi, ê-kíp phát hiện nhiều búi giãn tĩnh mạch thực quản. Đây là dấu hiệu điển hình của tình trạng tăng áp lực tĩnh mạch cửa trên nền xơ gan, hậu quả của việc sử dụng nhiều bia rượu.
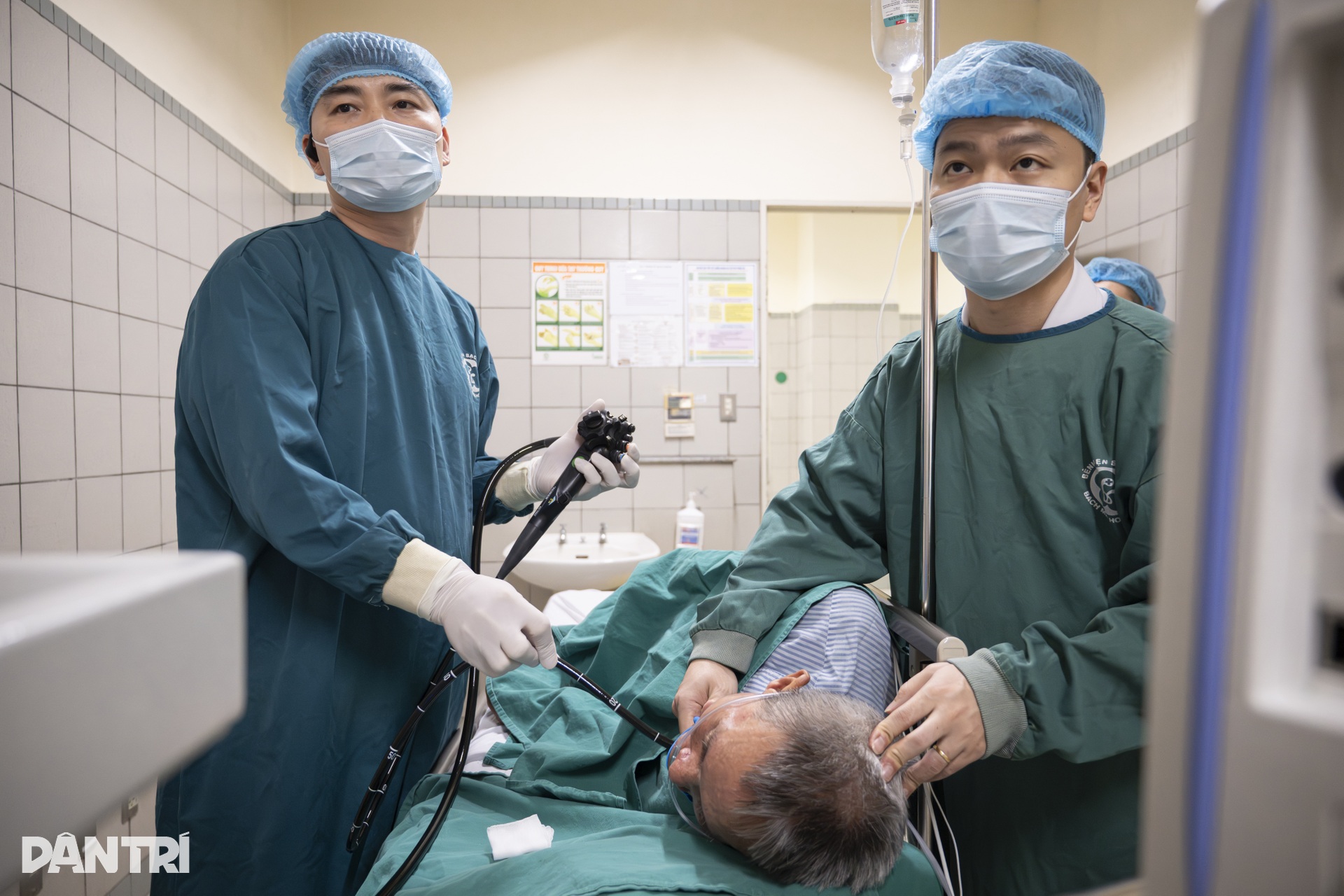
“Chính bệnh lý nền này khiến ca can thiệp trở nên khó hơn, bởi bệnh nhân xơ gan thường đối mặt nguy cơ rối loạn đông máu, dễ chảy máu hơn trong và sau thủ thuật. Dù vậy, may mắn là người bệnh vẫn ở giai đoạn xơ gan còn bù, chức năng gan chưa suy giảm nặng. Điều này giúp ê-kíp có thêm cơ sở để can thiệp qua nội soi thay vì phải chọn phương án nặng nề hơn”, BS Dương chia sẻ.
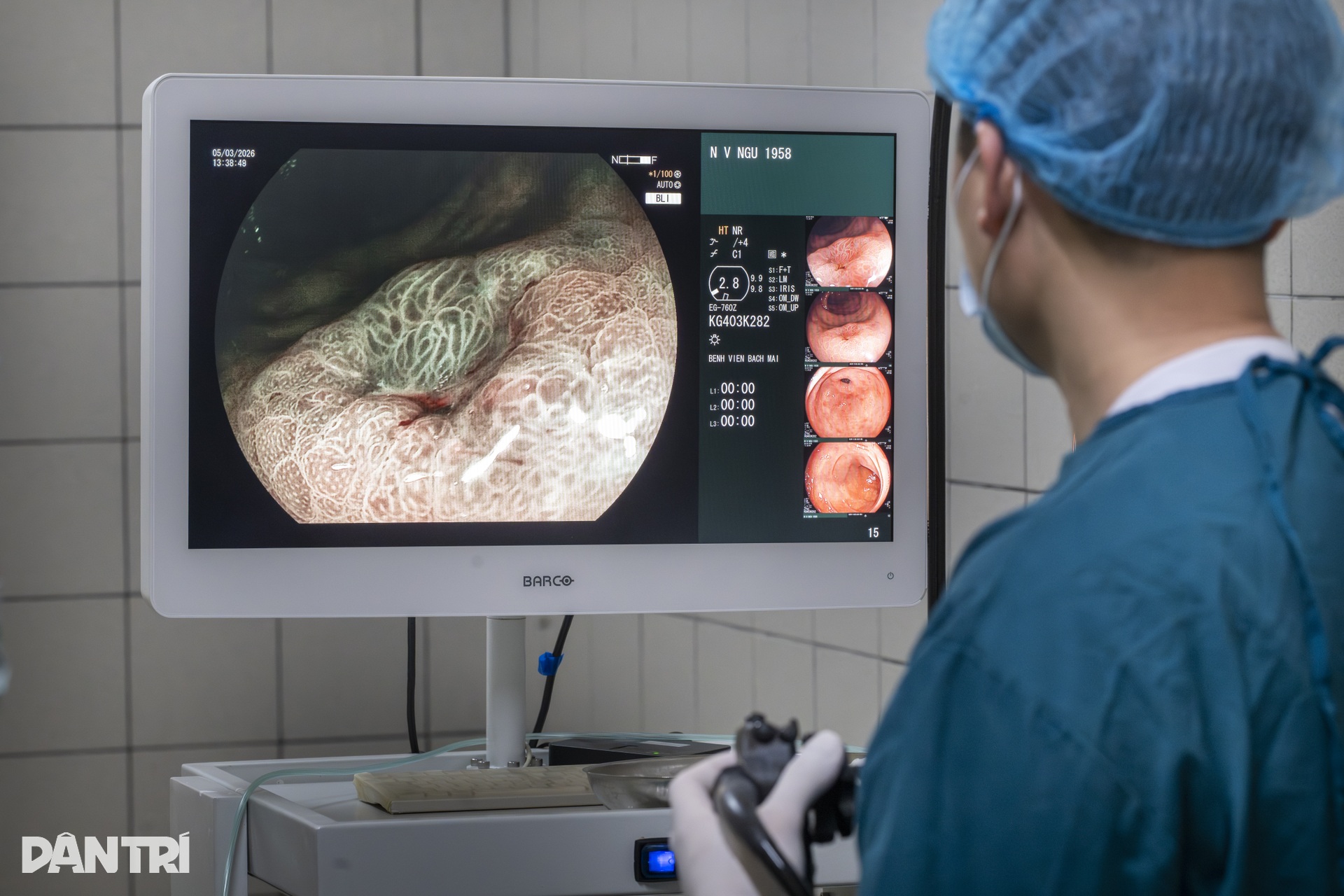
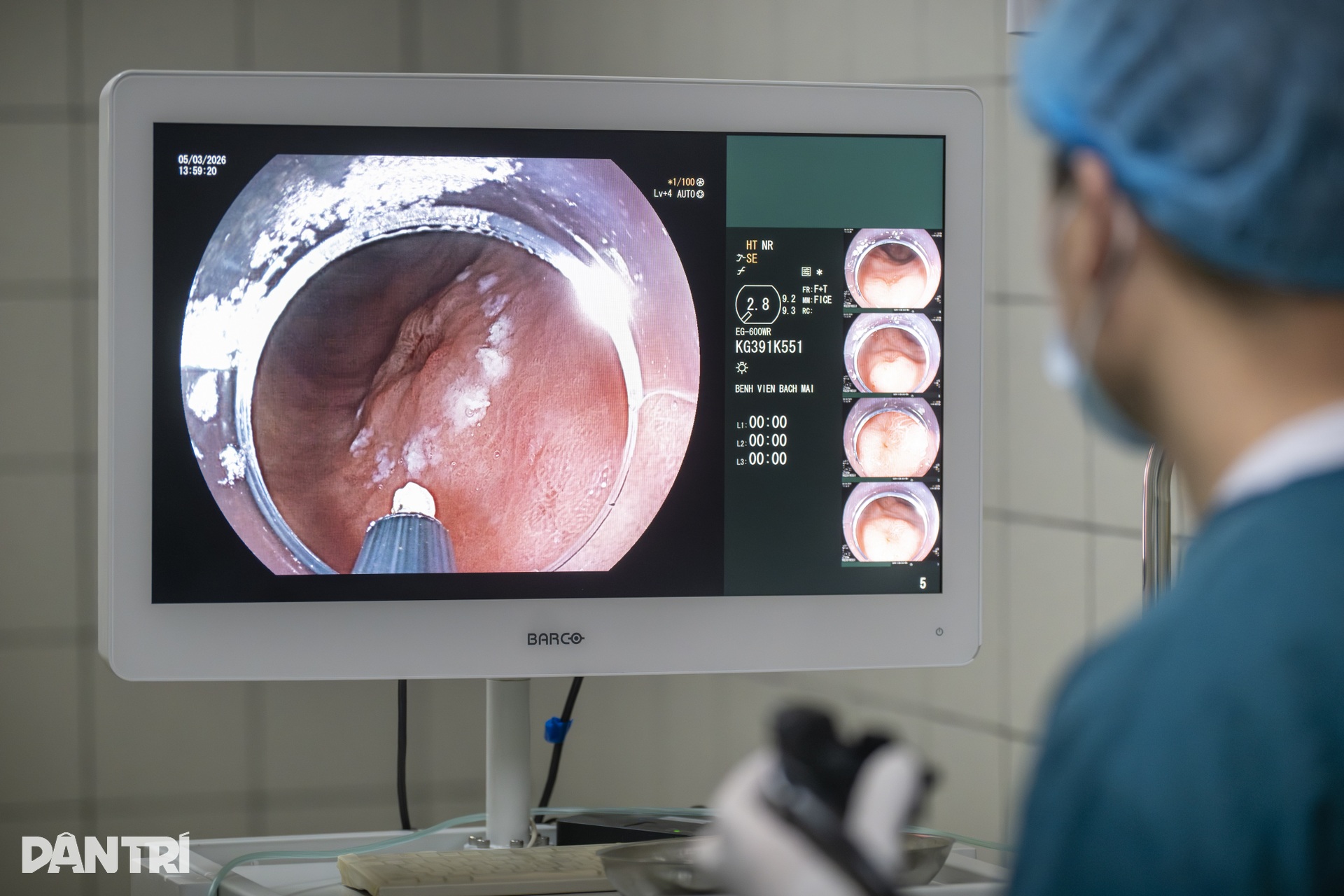
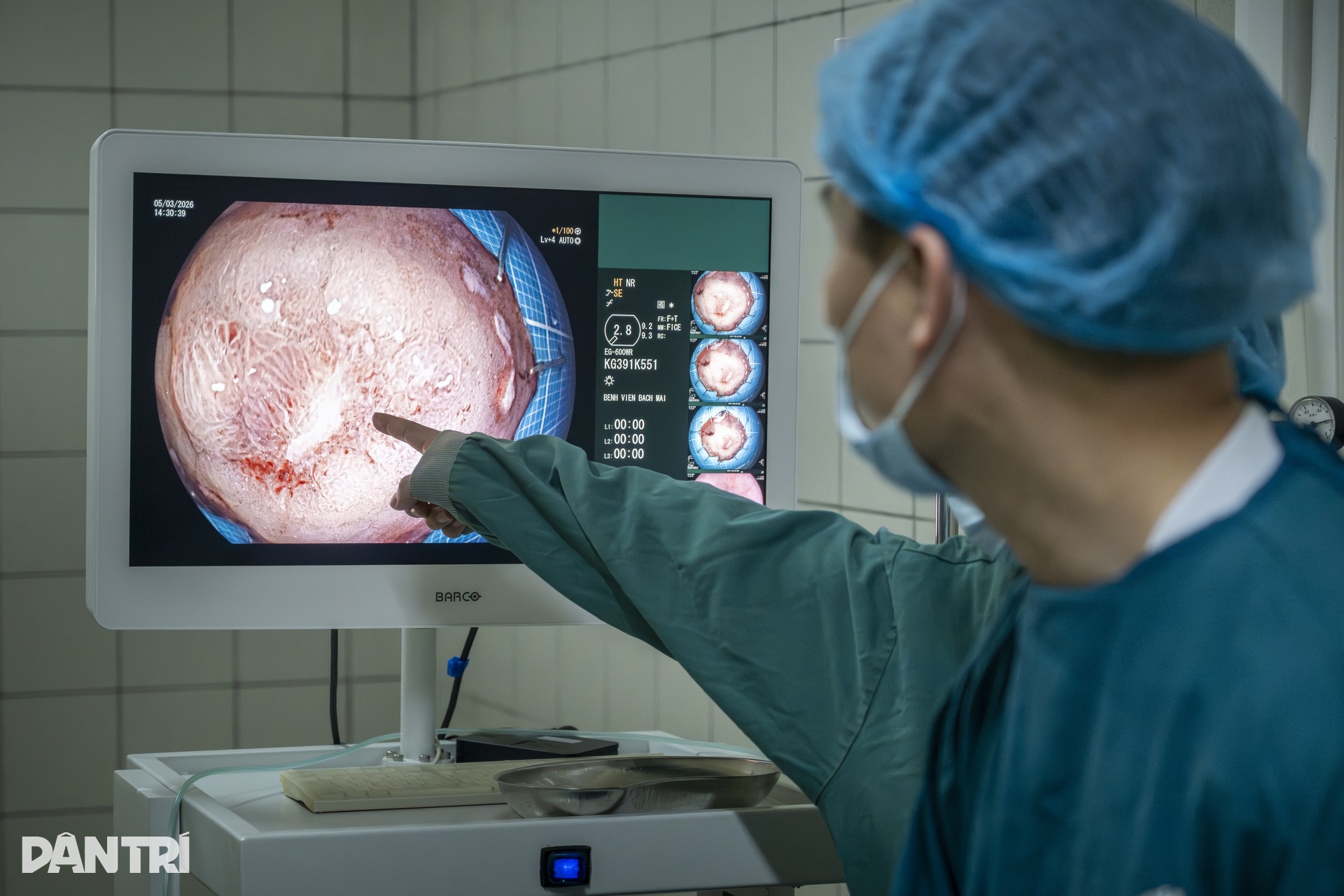
Khi ống soi đi đến hang vị, vùng tổn thương bắt đầu hiện ra. Dưới chế độ nội soi phóng đại kết hợp nhuộm màu ảo, một vùng niêm mạc bất thường dần lộ rõ. Tổn thương có kích thước khoảng 1,5cm, nằm trong nhóm ung thư sớm đã được sinh thiết xác định trước đó.
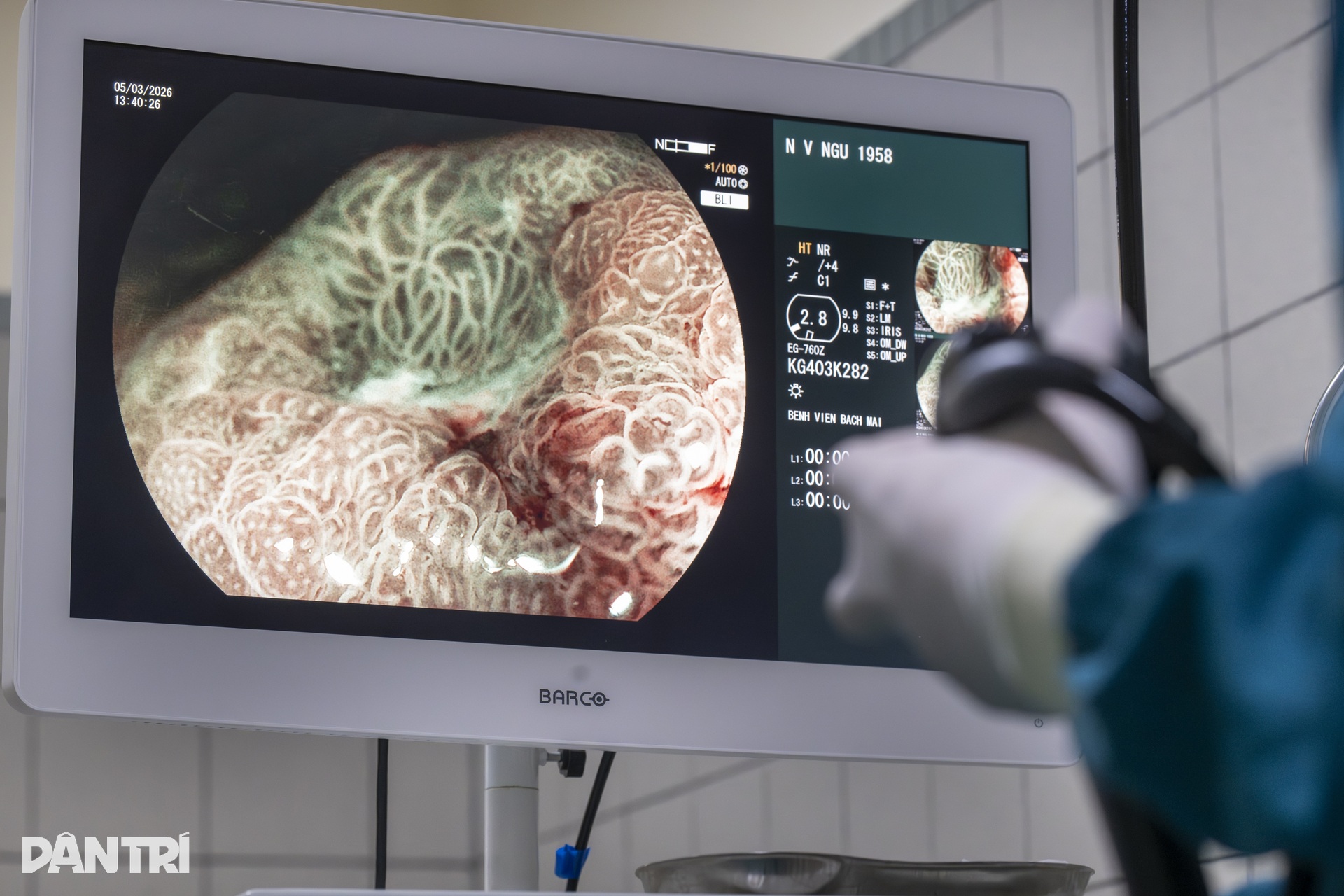
Theo BS Nguyễn Ánh Dương, ở những trường hợp như vậy, khâu quan trọng đầu tiên không phải là cắt ngay, mà là đánh giá thật chính xác ranh giới tổn thương. Máy nội soi phóng đại có thể làm hình ảnh lớn lên hơn 100 lần, giúp bác sĩ quan sát cấu trúc tuyến và mạch máu bề mặt niêm mạc, từ đó nhận diện phần mô nghi ngờ ung thư và phần lành xung quanh.
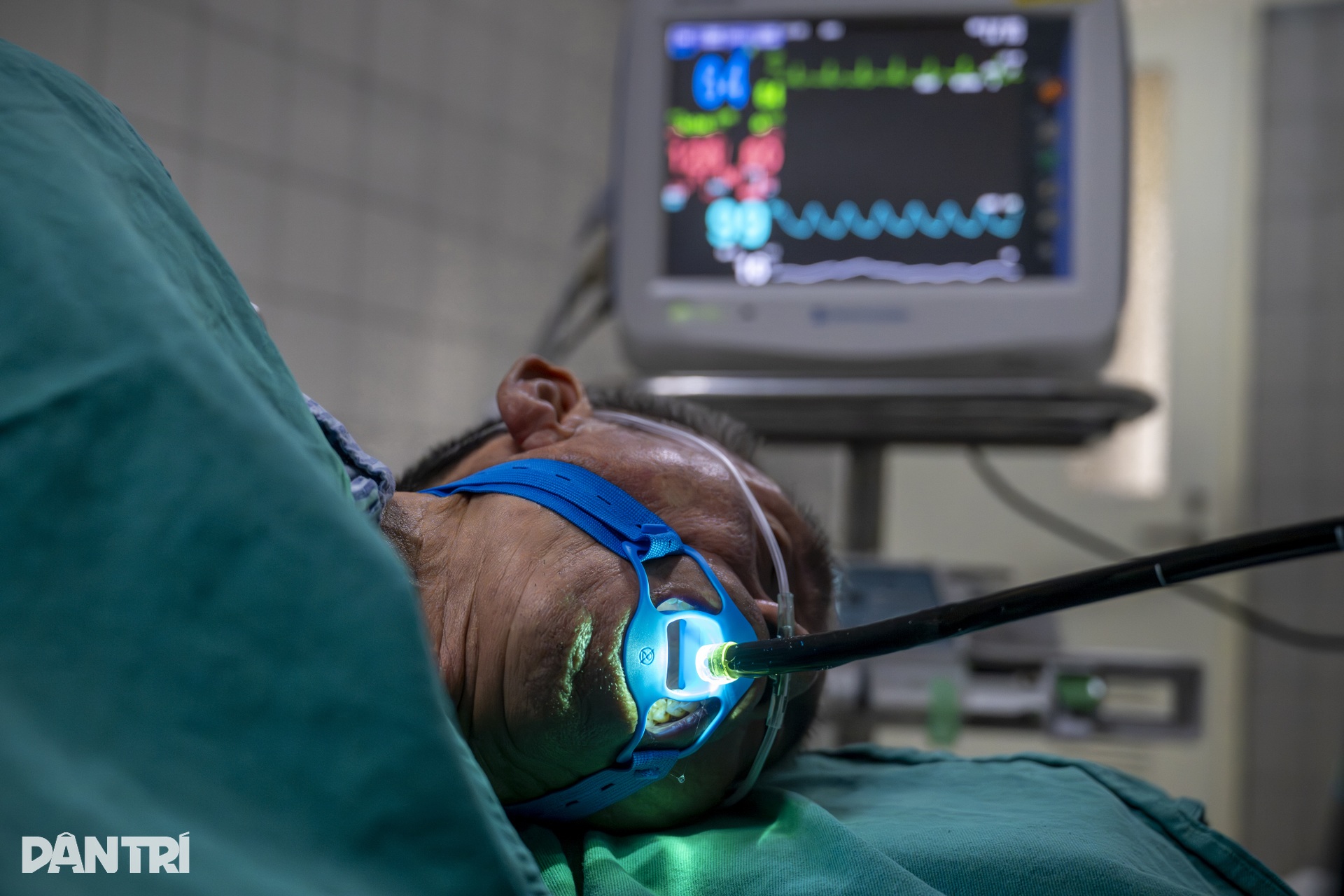
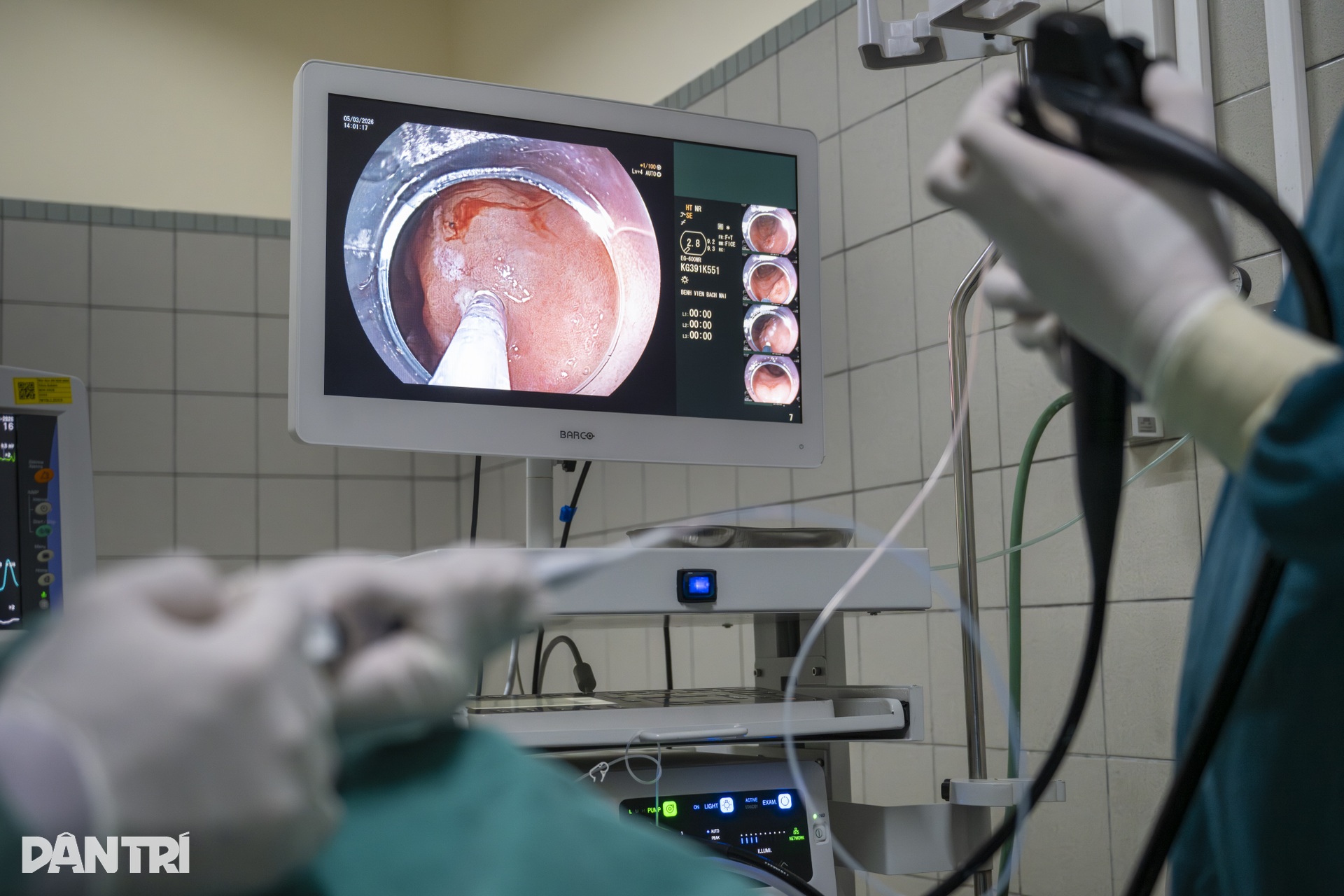
13h44, sau khi hoàn tất quá trình quan sát và đánh giá, bác sĩ bắt đầu bước vào thì can thiệp chính. Ống nội soi được gắn thêm nắp chụp để giữ khoảng cách chính xác với phẫu trường xuyên suốt quá trình can thiệp.
Trên màn hình, đầu dao điện nhô dần ra ở đầu nội soi. Nhiều y bác sĩ trẻ phía bên ngoài cũng theo dõi sát ca can thiệp để tích lũy thêm kinh nghiệm lâm sàng.
Ê-kíp tiến hành đánh dấu một vòng xung quanh tổn thương, ở vị trí đủ xa để tránh sót tế bào bệnh, nhưng cũng không quá rộng khiến mất thêm mô lành của người bệnh.
Tiếp đó, dung dịch được tiêm vào lớp dưới niêm mạc nhằm nâng tách lớp niêm mạc chứa tế bào ung thư ra khỏi lớp cơ bên dưới. Chất lỏng màu xanh lan dần dưới bề mặt tổn thương, khiến khu vực này phình lên như bong bóng, tạo thành một lớp đệm giúp bác sĩ thao tác an toàn hơn, giảm nguy cơ cắt sâu vào lớp cơ của dạ dày.
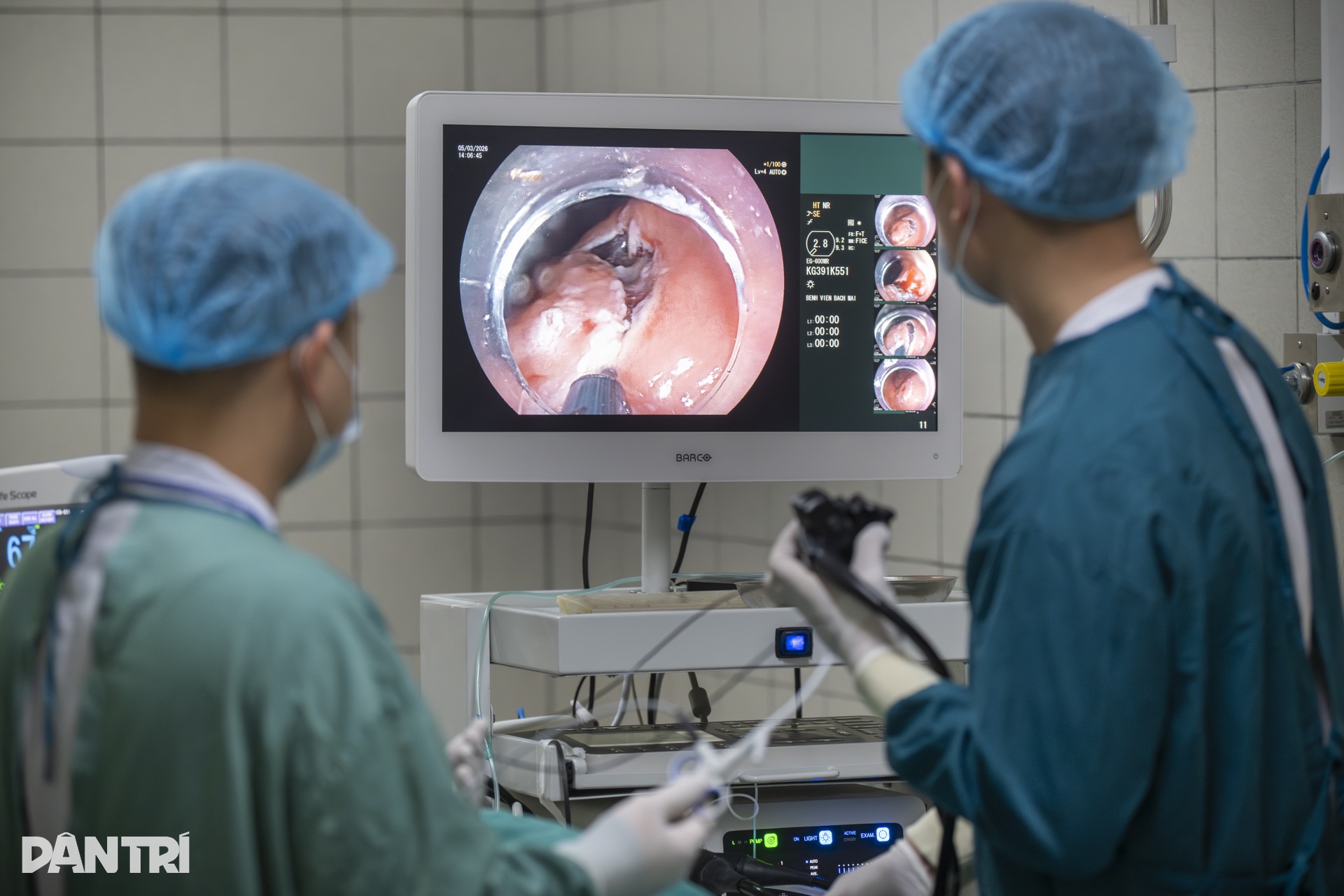
Không khí trong phòng can thiệp gần như nén lại theo từng đường cắt. Mỗi thao tác của đầu dao đều phải vừa chính xác, vừa đủ mềm mại để tách lớp niêm mạc mang ung thư ra khỏi nền mô bên dưới.
Trên màn hình, những mạch máu nhỏ hiện ra rõ rệt. Mỗi khi có điểm rỉ máu, bác sĩ phải lập tức cầm máu bằng dao điện.
Khi đường dao đi qua một mạch máu lớn khiến máu loang ra, BS Dương cùng ê-kíp nhanh chóng phối hợp đổi sang dụng cụ cầm máu chuyên dụng. Điểm rỉ máu nhanh chóng được “khóa chặt” trong tích tắc.
Xuyên suốt quá trình can thiệp, bác sĩ gây mê theo dõi sát tình trạng toàn thân của bệnh nhân. Hai kỹ thuật viên phối hợp điều chỉnh dụng cụ, hỗ trợ máy móc.
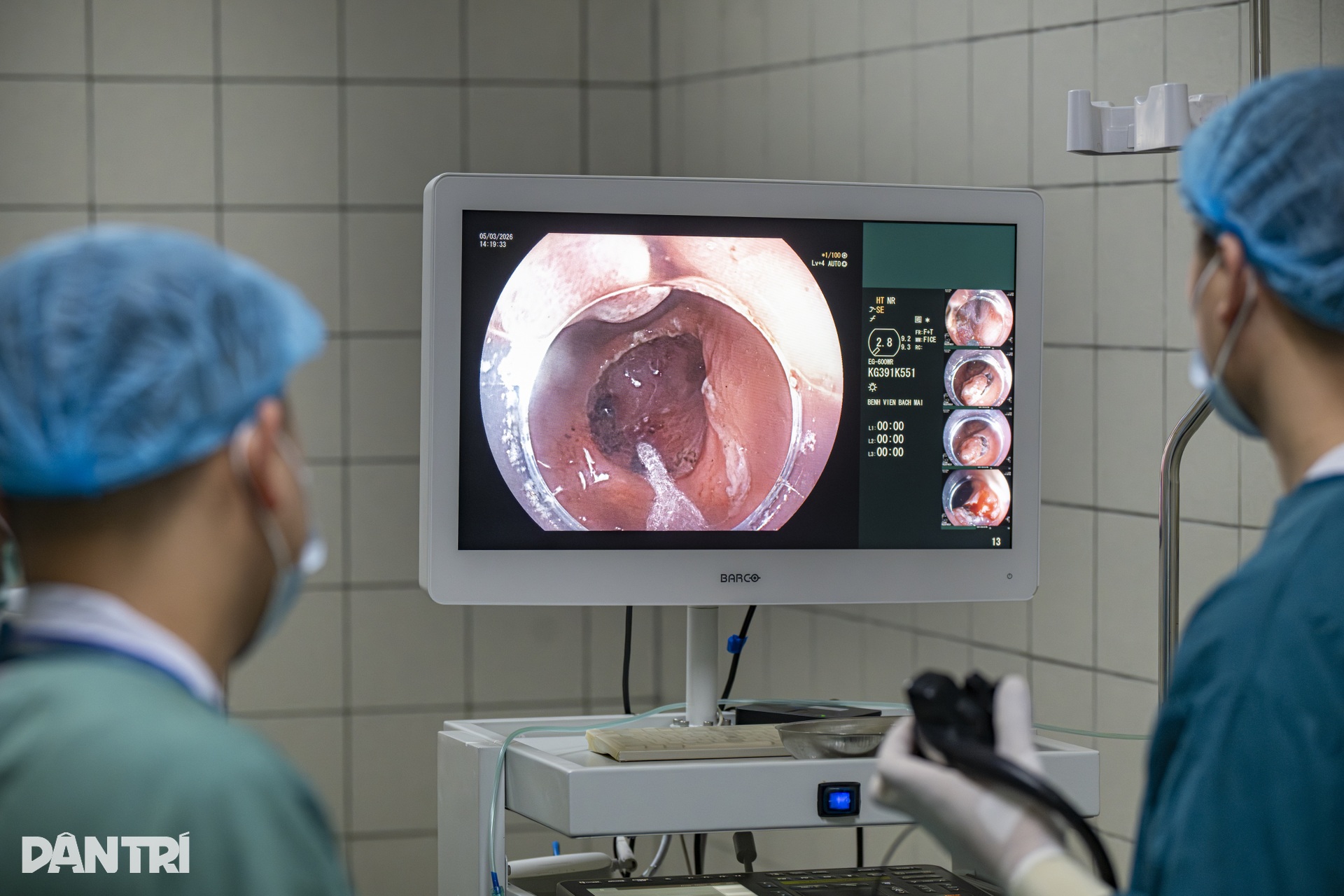
Khoảng 30 phút sau khi bắt đầu can thiệp, khối tổn thương đã dần được bóc tách gần hết khỏi thành dạ dày. Mô ác tính được lấy ra thành một khối duy nhất.
Với ESD, lợi ích không chỉ nằm ở chuyện tránh một cuộc mổ lớn. Người bệnh gần như giữ lại được toàn bộ dạ dày, không có sẹo ở trên thành bụng, ít đau hơn nhiều so với phẫu thuật, thời gian phục hồi nhanh hơn và có thể sớm quay trở lại sinh hoạt bình thường.
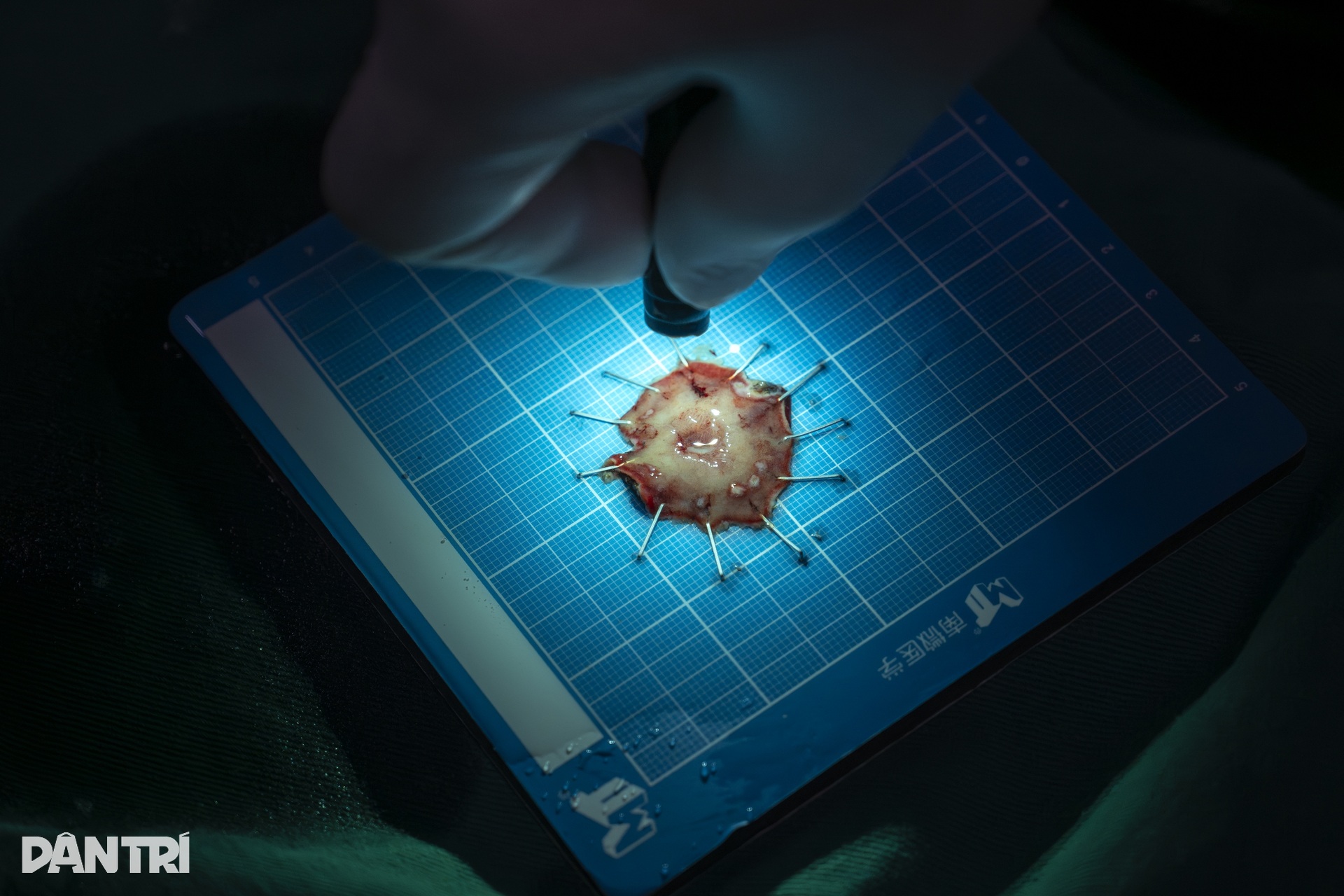
“Nếu phẫu thuật truyền thống, nhiều bệnh nhân có thể phải cắt một phần lớn dạ dày, thậm chí rộng hơn tùy vị trí tổn thương. Còn với kỹ thuật này, chúng tôi chỉ cắt chọn lọc đúng phần niêm mạc có bệnh”, BS Dương cho biết.
Sau khi lấy trọn tổn thương, ê-kíp tiếp tục kiểm tra kỹ nền cắt, xử lý các điểm có nguy cơ chảy máu, bảo đảm vùng can thiệp ổn định trước khi kết thúc thủ thuật.
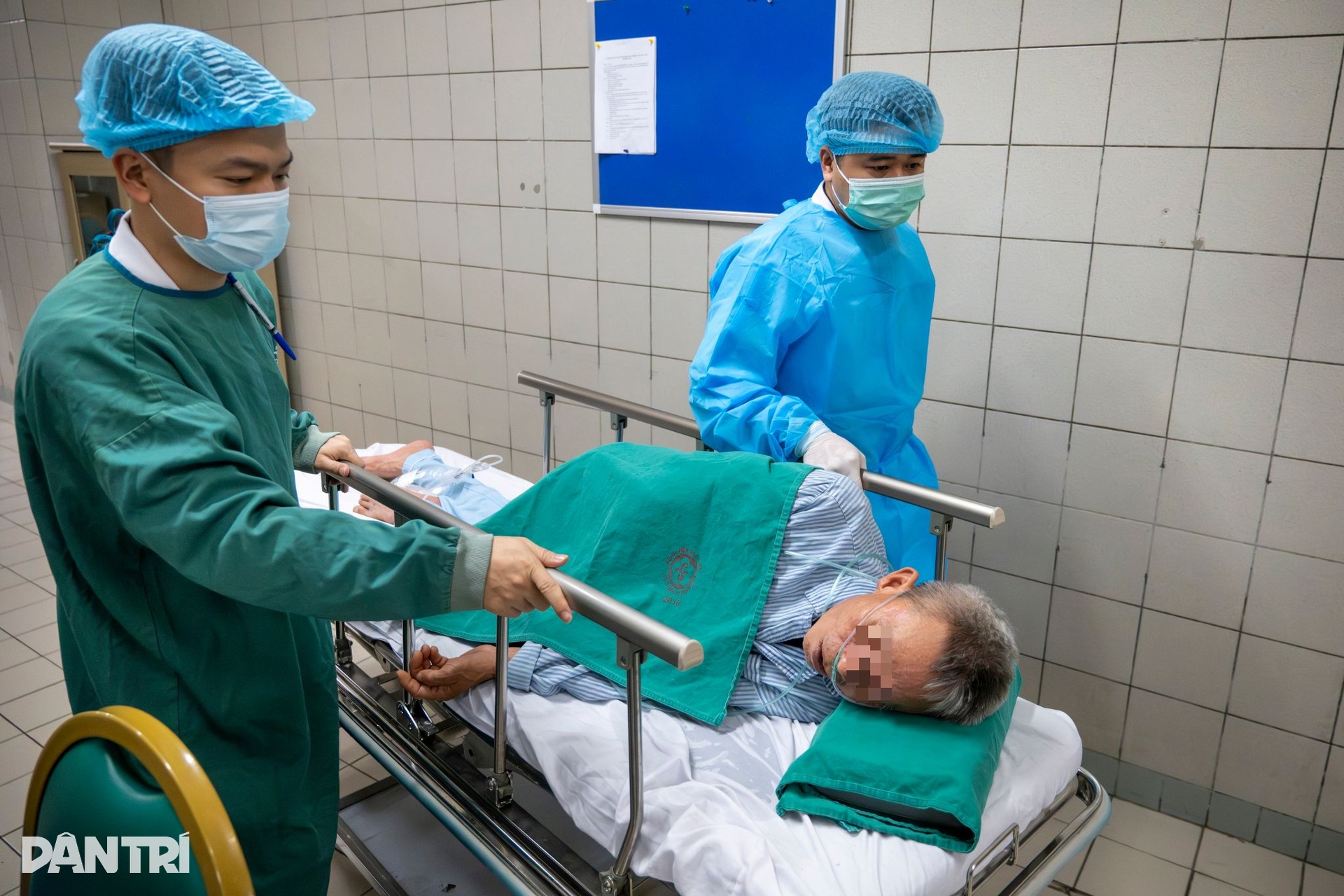
Bệnh nhân được chuyển tới phòng hồi tỉnh theo dõi. Với trường hợp của ông N., bài toán hậu thủ thuật không chỉ dừng ở ổ cắt trong dạ dày. Người bệnh còn có nền xơ gan, nên việc theo dõi sau can thiệp cần chặt chẽ hơn. Theo kinh nghiệm của bác sĩ, khoảng 24 giờ sau thủ thuật, nếu ổn định, bệnh nhân có thể ăn trở lại và sớm được xuất viện.
Người bệnh sau đó sẽ được điều trị như một ổ loét dạ dày lớn, dùng thuốc giảm tiết axit, theo dõi chảy máu và kiểm soát các bệnh nền đi kèm.
Từ trường hợp của ông N., BS Dương khuyến cáo, ung thư dạ dày giai đoạn sớm thường rất ít triệu chứng, hoặc chỉ biểu hiện mơ hồ như đau âm ỉ, đầy bụng, khó tiêu. Nhiều người chỉ đi khám khi bệnh đã muộn, khi khối u lớn hơn, xâm lấn sâu hơn, lúc đó cơ hội điều trị bảo tồn sẽ thu hẹp đáng kể.
Trong khi đó, nếu phát hiện ở giai đoạn sớm, một số trường hợp hoàn toàn có thể điều trị triệt để qua nội soi, tránh cuộc mổ lớn, giảm đau đớn, giảm chi phí và giữ được chất lượng sống cho người bệnh.

“Tại Trung tâm Tiêu hóa Gan mật, Bệnh viện Bạch Mai, kỹ thuật ESD đang mở thêm cơ hội cho những bệnh nhân ung thư tiêu hóa được phát hiện sớm. Không cần những đường mổ dài trên bụng, không phải cắt bỏ một phần lớn cơ quan, nhiều tổn thương nhỏ nhưng nguy hiểm có thể được xử lý bằng đầu nội soi mềm cùng các dụng cụ tinh vi đến từng milimet”, BS Dương khẳng định.
Nguồn: https://dantri.com.vn/suc-khoe/xem-bac-si-bien-ung-thu-thanh-bong-bong-loai-bo-hoan-toan-khoi-da-day-20260309121136595.htm

