Trong một ca điều trị ung thư bằng xạ trị, bệnh nhân thường nhớ đến bác sĩ – người lựa chọn phác đồ phù hợp, chỉ định tổng liều xạ trị dựa trên tình trạng người bệnh, đồng thời theo sát quá trình điều trị và thông báo tiên lượng.
Nhưng ẩn sâu đằng sau mỗi chỉ định đó, một câu hỏi sinh tử mà rất ít người đặt ra: Làm thế nào để triển khai chỉ định đó thành hiện thực, để giết chết tế bào ung thư mà vẫn đảm bảo các cơ quan lành xung quanh không bị tổn hại nghiêm trọng, đồng thời đảm bảo toàn bộ quy trình xạ trị diễn ra an toàn?
Câu trả lời cho những câu hỏi này nằm trong tay các nhà vật lý y khoa (medical physicist) – những “người gác cổng” thầm lặng đóng vai trò then chốt trong việc đảm bảo an toàn và hiệu quả của xạ trị.
Chia sẻ với phóng viên Dân trí ,nhà vật lý y khoa người Việt – Tiến sĩ Dương Thanh Tài, cho biết: “Nhiều người vẫn hay nhầm lẫn giữa bác sĩ và nhà vật lý y khoa. Nếu bác sĩ ung thư học là người chẩn đoán, chọn phác đồ và chỉ định liều xạ tổng thể, nhà vật lý y khoa chính là ‘kiến trúc sư’ thầm lặng, tiếp nhận thông tin đó để lập kế hoạch xạ trị an toàn và mang lại hiệu quả tối ưu”.
“Những nhà vật lý y khoa không trực tiếp cầm kim tiêm hay dao mổ, nhưng từng con số họ tính toán đều quyết định ranh giới giữa chữa lành và gây hại”, ông nói.

TS Dương Thanh Tài là tác giả của nghiên cứu về liệu pháp xạ trị được giới chuyên môn đặc biệt quan tâm (Ảnh nhân vật cung cấp).
“Người vô hình” phía sau mỗi phác đồ điều trị
TS Dương Thanh Tài tốt nghiệp Cử nhân Vật lý Ứng dụng tại Trường Đại học Khoa học Tự nhiên, Đại học Quốc gia TPHCM năm 2009. Sau đó, ông hoàn thành chương trình Thạc sĩ Vật lý nguyên tử, hạt nhân và năng lượng cao năm 2012, rồi bảo vệ thành công luận án Tiến sĩ Vật lý nguyên tử và hạt nhân năm 2019 tại cùng cơ sở đào tạo.
Luận án tiến sĩ của ông tập trung vào ứng dụng vật lý hạt nhân trong y khoa, cụ thể là xác minh tính toán liều xạ trị IMRT bằng mô phỏng Monte Carlo cho bệnh nhân ung thư đầu cổ. Đây được xem là nền tảng quan trọng định hình con đường trở thành nhà vật lý y khoa của ông sau này.
Trước khi ra nước ngoài làm việc, TS Tài đã có hơn một thập kỷ công tác tại Bệnh viện Đa khoa Đồng Nai với vai trò kỹ sư vật lý y khoa. Tại Khoa Ung bướu và Y học hạt nhân, ông phụ trách lập kế hoạch điều trị, kiểm soát chất lượng thiết bị xạ trị, giám sát an toàn bức xạ, đồng thời triển khai và giám sát các kỹ thuật xạ trị tiên tiến như IMRT trên máy gia tốc tuyến tính.
Ông cũng trực tiếp tham gia lắp đặt, hiệu chuẩn và đưa vào vận hành hệ thống máy gia tốc Halcyon đầu tiên tại Việt Nam. Từ năm 2019, ông góp phần xây dựng và vận hành khoa xạ trị tại một bệnh viện tư nhân trong khu vực, góp phần nâng cao chất lượng điều trị ung thư bằng xạ trị tại địa phương.
Năm 2020, TS Tài chuyển sang giảng dạy tại Trường Đại học Sư phạm Kỹ thuật TPHCM. Đến năm 2022, ông nhận học bổng nghiên cứu sau tiến sĩ tại Đại học Western (Canada), đánh dấu bước ngoặt quan trọng khi chuyển hướng sang lĩnh vực radiotheranostics, phương pháp kết hợp chẩn đoán và điều trị bằng chất phóng xạ.
Tại Viện nghiên cứu Robarts, ông tiên phong ứng dụng mô phỏng Monte Carlo để tính toán liều phóng xạ cá thể hóa dựa trên hình ảnh PET/CT trước điều trị, hướng tới tối ưu hóa hiệu quả và độ an toàn cho bệnh nhân.
Hiện nay, TS Dương Thanh Tài làm việc tại Bệnh viện Spencer (Mỹ) với vai trò nhà vật lý y khoa. Đồng thời, ông tiếp tục hỗ trợ nghiên cứu trong dự án radiotheranostics tại Đại học Western, góp phần kết nối giữa thực hành lâm sàng và đổi mới khoa học trong lĩnh vực chẩn đoán và điều trị ung thư nhắm đích.

TS Dương Thanh Tài hiện là nhà vật lý y khoa tại Bệnh viện Spencer, Mỹ (Ảnh nhân vật cung cấp).
Ngoài công việc lâm sàng hàng ngày, TS Dương Thanh Tài cũng giữ vai trò phó tổng biên tập tại hai “tòa tháp” tri thức hàng đầu ngành: Medical Physics – tạp chí danh giá nhất của Hiệp hội Vật lý Y khoa Mỹ (AAPM) và Radiation Physics and Chemistry (Elsevier).
Ở vị trí này, ông không chỉ thẩm định chất lượng hàng trăm bài báo khoa học mỗi năm mà còn trực tiếp định hướng nội dung nghiên cứu toàn cầu trong các lĩnh vực cốt lõi như vật lý y khoa, xạ trị chính xác và ứng dụng phóng xạ trong y khoa.
Việc tham gia ban biên tập của những tạp chí hàng đầu này khẳng định uy tín của ông trên bản đồ khoa học thế giới, đồng thời góp phần nâng tầm tiếng nói của cộng đồng vật lý y khoa Việt Nam
Trong suốt hành trình đó, TS Tài đã được đào tạo chuyên sâu bởi nhiều tổ chức quốc tế uy tín, gồm Trung tâm Vật lý Lý thuyết Quốc tế ICTP (Ý), Đại học Hokkaido (Nhật Bản) và Cơ quan Năng lượng Nguyên tử Quốc tế IAEA.
Tháng 5/2025, công trình nghiên cứu của ông được công bố trên Frontiers in Oncology, một trong những tạp chí khoa học uy tín hàng đầu thế giới về ung thư. Theo thống kê của tạp chí, bài báo đang giữ vị trí xếp hạng cao nhất về lượt xem trong danh mục nghiên cứu năm 2025.
Đây là tín hiệu rõ nét cho thấy cộng đồng y khoa quốc tế đang dõi theo hướng đi TS Tài theo đuổi với sự quan tâm đặc biệt. Hành trình đó bắt đầu từ một liệu pháp còn xa lạ với đa số người Việt: Targeted Radionuclide Therapy (TRT)- liệu pháp phóng xạ nhắm trúng đích, một phần quan trọng trong radiotheranostics.
Khi phóng xạ trở thành “đặc nhiệm” săn lùng ung thư
Để hiểu vì sao TRT được xem là “vũ khí mới” triển vọng trong cuộc chiến chống ung thư, cần nhìn lại hạn chế của xạ trị truyền thống.
Xạ trị ngoài (External Beam Radiation Therapy – EBRT) hoạt động giống như “cơn bão” mạnh mẽ quét qua vùng mục tiêu đã được xác định trước. Khi khối u nằm cố định, khu trú ở một vị trí, cơn bão đó có thể tàn phá chính xác và hiệu quả. Nhưng khi ung thư đã di căn, phương pháp này không thể “thả bão” vào toàn thân mà không gây tổn thương nghiêm trọng cho các mô lành xung quanh.
TRT ra đời để giải bài toán đó. Theo TS Tài, TRT như những chiếc “xe tải siêu nhỏ” là các phân tử sinh học đặc hiệu (ligand, kháng thể hoặc peptide) chở theo “khối thuốc nổ” là các đồng vị phóng xạ (như lutetium-177, actinium-225 hay yttrium-90).
Những chiếc xe này chỉ có “chìa khóa” phù hợp để mở đúng “cánh cửa” trên bề mặt tế bào ung thư. Khi gắn kết thành công, chúng phóng ra bức xạ năng lượng cao ngay tại chỗ phá hủy DNA của khối u từ bên trong, mà rất ít ảnh hưởng đến các tế bào lành xung quanh.
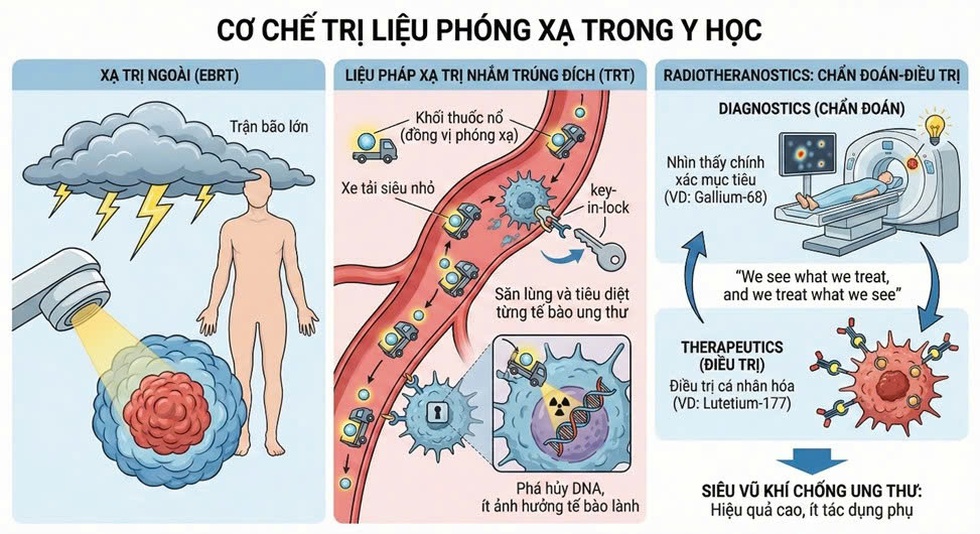
Do đó, TRT chính là trái tim của kỷ nguyên radiotheranostics, hoạt động theo triết lý: “We see what we treat, and we treat what we see” (tạm dịch: Nhìn thấy cái gì mới điều trị cái đó).
Cụ thể, quy trình gồm hai bước. Trong bước chẩn đoán, dược chất phóng xạ nhẹ (thường là gallium-68) được gắn với phân tử đặc hiệu (ligand hoặc kháng thể) và tiêm vào cơ thể. Sau đó, hình ảnh PET/CT được chụp để phát hiện chính xác vị trí, kích thước, số lượng và mức độ biểu hiện thụ thể của tế bào ung thư trên toàn bộ cơ thể.
Ở bước điều trị, nếu hình ảnh PET/CT cho thấy khối u “bắt sáng” mạnh (tức mục tiêu biểu hiện rõ ràng và đồng đều), dược chất tương tự nhưng gắn với đồng vị phóng xạ mạnh hơn được sử dụng.
Đồng vị này phát ra bức xạ năng lượng cao ngay tại chỗ, phá hủy DNA của tế bào ung thư từ bên trong, trong khi liều lượng đến các mô lành xung quanh được giữ ở mức thấp nhất có thể.
Đột phá nhắm thẳng vào nút thắt trong điều trị ung thư
Mỗi bệnh nhân có cơ địa và tốc độ chuyển hóa thuốc khác nhau. Để cá nhân hóa liều điều trị TRT, quy trình chuẩn hiện nay yêu cầu bệnh nhân quay lại bệnh viện nhiều lần sau khi tiêm thuốc để chụp SPECT/CT và theo dõi cách thuốc phân bố trong cơ thể.
Chỉ sau khi có đủ dữ liệu từ nhiều lần chụp đó, các nhà vật lý mới tính được bệnh nhân thực sự nhận bao nhiêu phóng xạ vào khối u và các cơ quan quan trọng.
Điều này gây kiệt sức cho bệnh nhân vốn đã suy kiệt vì bệnh tật, đồng thời tạo áp lực khổng lồ cho hạ tầng y tế: máy chụp, nhân lực, chi phí.
Nghiên cứu của TS Tài nhắm thẳng vào nút thắt này. Ông và cộng sự đã xây dựng một framework cho phép dự báo liều hấp thụ vào khối u và các cơ quan lành chỉ từ duy nhất một lần chụp PET/CT ngay khi bắt đầu điều trị. Thay vì đợi nhiều ngày để biết liều thực tế sau tiêm, bác sĩ có thể cá nhân hóa phác đồ ngay từ bước lập kế hoạch ban đầu, trước khi bệnh nhân nhận bất kỳ liều nào.
“Mục tiêu của tôi là đảm bảo mỗi bệnh nhân nhận được một liều lượng vàng, đủ mạnh để diệt sạch ung thư, nhưng đủ an toàn để cơ thể hồi phục nhanh nhất. Đây chính là tiêu chuẩn cao nhất của y học cá thể hóa”, TS Tài chia sẻ.
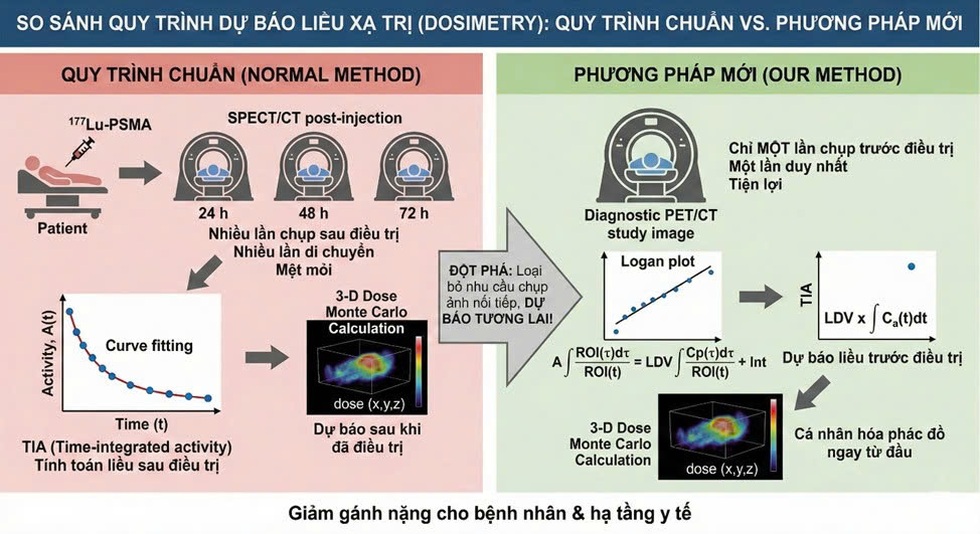
Sự quan tâm của cộng đồng khoa học quốc tế đã nhanh chóng phản ánh vào những con số: bài báo công bố trên Frontiers in Oncology đạt lượt xem cao nhất năm 2025 trong chuyên mục nghiên cứu của tạp chí.
Đây là một minh chứng rằng việc giải quyết bài toán “bỏ qua quy trình chụp nhiều ngày” không chỉ là mong mỏi của bệnh nhân, mà là đích đến của nhiều nhà khoa học trên thế giới.
Giấc mơ “đón đầu” TRT tại Việt Nam
Theo TS Tài, ung thư đang là gánh nặng sức khỏe lớn tại Việt Nam và trên toàn cầu. Các phương pháp kỹ thuật tiên tiến là rất cần thiết trong cuộc chiến chống lại căn bệnh này.
TRT hiện vẫn chủ yếu đang trong giai đoạn nghiên cứu và thử nghiệm lâm sàng ở Mỹ cũng như nhiều quốc gia khác, chưa được áp dụng rộng rãi trên toàn cầu. Mặc dù một số thuốc TRT như Lutathera (cho u thần kinh nội tiết) và Pluvicto (cho ung thư tuyến tiền liệt di căn kháng thiến) đã được phê duyệt và sử dụng ở một số chỉ định cụ thể tại các nước phát triển (với mở rộng chỉ định gần đây vào năm 2025), phần lớn các ứng dụng khác vẫn đang trong các thử nghiệm giai đoạn 2-3, chưa trở thành tiêu chuẩn điều trị phổ biến.
Điều này mở ra cơ hội để Việt Nam tham gia sớm vào lĩnh vực này, thay vì chờ đợi đến khi công nghệ được triển khai hàng loạt toàn cầu. Bằng cách bắt đầu nghiên cứu và xây dựng nền tảng từ giai đoạn đầu như phát triển nhóm nghiên cứu chuyên sâu, hợp tác quốc tế và đào tạo nhân lực, Việt Nam có thể đi tắt đón đầu, đóng góp vào sự phát triển chung và sớm mang lại lợi ích cho bệnh nhân trong nước.
“Việt Nam có một lợi thế đặc thù mà ít ai để ý là có Lò phản ứng hạt nhân Đà Lạt. Đây là cơ sở có khả năng tự sản xuất các đồng vị phóng xạ – nguyên liệu cốt lõi của TRT.
Trong bối cảnh mà các đồng vị như lutetium-177 có thời gian bán rã ngắn và không thể vận chuyển từ xa, khả năng tự chủ sản xuất trong nước mang ý nghĩa sống còn với một quốc gia muốn triển khai TRT ở quy mô rộng.
Thêm vào đó, định hướng của Chính phủ về việc tái khởi động các dự án năng lượng hạt nhân dù xuất phát từ bài toán điện năng cũng đang vô tình tạo ra một hệ sinh thái công nghệ hạt nhân rộng hơn, trong đó y tế hạt nhân có thể được hưởng lợi gián tiếp.
Song, TS Tài không che giấu những thách thức phía trước. Để triển khai TRT an toàn, Việt Nam cần thiết lập được các tiêu chuẩn an toàn bức xạ cực kỳ nghiêm ngặt, nâng cấp hạ tầng kỹ thuật và trên hết, phải cấp bách đào tạo được đội ngũ nhân lực trình độ cao: đặc biệt là các Nhà Vật lý Y khoa, những người hiện còn rất khan hiếm tại Việt Nam.
“Việt Nam không nên đợi công nghệ này đại trà mới học theo. Chúng ta có thể ‘đi tắt đón đầu’ bằng cách đào tạo nhân lực và hợp tác quốc tế ngay từ bây giờ”, vị tiến sĩ trẻ khẳng định.
Ảnh: Nhân vật cung cấp
Nguồn: https://dantri.com.vn/suc-khoe/tien-si-nguoi-viet-va-huong-di-dot-pha-trong-dieu-tri-ung-thu-20260227034250478.htm

